- ncbi.nlm.nih.gov - Neuropatía diabética periférica, Bodman MA, Varacallo M.
- mayoclinic.org - Neuropatía diabética
- ncbi.nlm.nih. gov - Neuropatía diabética: Manifestaciones clínicas y tratamiento actual.
- Neurologiepropraxi.cz - Polineuropatía diabética. Gabriel Hajaš, MD, PhD.
¿Qué es la neuropatía diabética y cuáles son sus síntomas o complicaciones?
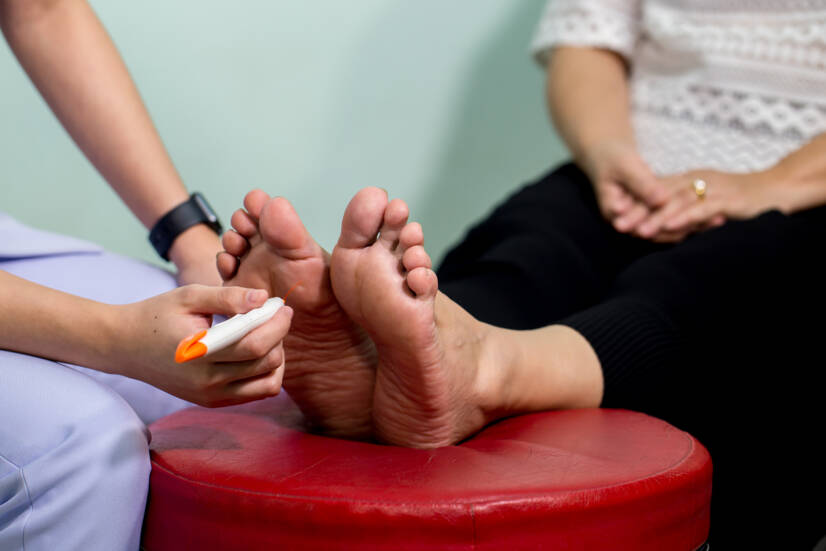
La neuropatía diabética es una enfermedad del sistema nervioso. Afecta a los nervios y suele ir acompañada de diabetes, de ahí su nombre.
Síntomas más comunes
- Malestar
- Sudando
- Sensación de piernas pesadas
- Pérdida de vello púbico
- Dolor abdominal
- Dolor en las extremidades
- Dolor de piel
- Dolores nerviosos
- Dolor de pies
- Dolor muscular
- Dolor en el costado
- Dolor punzante en la ingle
- Úlcera
- Náuseas
- Estreñimiento
- Visión doble
- Diarrea
- Indigestión
- Tensión arterial baja
- Dedos hinchados
- Párpados caídos
- Hormigueo
- Curación lenta de las heridas
- Disfunción eréctil
- Dolor punzante en los dedos
- Dolor de espalda
- Entrecerrando los ojos
- Extremidades frías
- Piel seca
- Debilidad muscular
- Picor en la piel
- Fatiga
- Deterioro de la visión
- Disminución de la libido
- Frecuencia cardíaca acelerada
Características
Los nervios de las extremidades inferiores y los pies son los más afectados.
Sin embargo, también pueden dañarse los nervios que controlan el tubo digestivo, la vejiga, la tensión arterial, los vasos sanguíneos y el corazón.
Los síntomas varían desde una forma asintomática hasta un tipo de neuropatía diabética muy dolorosa e incapacitante.
El tratamiento consiste principalmente en normalizar la glucemia, es decir, los niveles de azúcar en sangre, y controlar el dolor o las molestias.
La neuropatía diabética no es una enfermedad aislada, sino que abarca un espectro más amplio de síndromes clínicos que pueden presentarse con síntomas diferentes por causas distintas.
Una característica común es la disfunción del sistema nervioso periférico.
Los nervios responsables de la percepción sensorial, el control motor o los procesos internos del cuerpo, los llamados nervios autónomos, pueden estar dañados.
La incidencia de la neuropatía diabética depende de la duración y la compensación de la diabetes. Se calcula que hasta un 10% de los pacientes ya presentan algunos cambios patológicos en las fibras nerviosas en el momento del diagnóstico de la diabetes.
Con una duración de la diabetes de 25 años, hasta la mitad de los pacientes sufren neuropatía diabética.
Los síntomas de la neuropatía diabética pueden ser incluso los primeros signos de la diabetes existente, lo que lleva al médico a diagnosticar diabetes mellitus.
Clínicamente, la neuropatía diabética se divide en dos tipos:
- la forma subclínica de neuropatía.
- la forma clínica de la neuropatía
En la forma subclínica, el daño nervioso está presente pero el paciente no experimenta ningún síntoma. La enfermedad puede diagnosticarse mediante EMG electrofisiológica y otros métodos de instrumentación neurológica.
Los niños y adolescentes diabéticos son los más afectados, especialmente los que padecen diabetes de tipo 1.
La neuropatía subclínica es peligrosa precisamente por su curso silencioso. El daño nervioso progresa de forma encubierta y silenciosa. Por este motivo, la neuropatía diabética sólo se detecta en una fase tardía del daño nervioso irreversible, por ejemplo, en el desarrollo del pie diabético.
La detección precoz de la neuropatía diabética es especialmente importante para prevenir el desarrollo de complicaciones graves, ya que aún es posible intervenir terapéuticamente en una fase temprana del daño.
La forma clínica se manifiesta subjetivamente mediante diversos síntomas y hallazgos patológicos en la exploración neurológica objetiva.
Causas
Se cree que un flujo sanguíneo insuficiente a través del nervio y un suministro reducido de oxígeno al nervio son los principales factores que contribuyen al desarrollo de la disfunción.
En la diabetes, la concentración de azúcar en sangre es demasiado elevada, lo que se denomina hiperglucemia.
Con una hiperglucemia elevada y sostenida, la pared de los vasos sanguíneos se debilita y su revestimiento se daña, lo que provoca una de las complicaciones habituales de la diabetes, el daño de los vasos sanguíneos pequeños (capilares), denominada microangiopatía.
Cada nervio tiene un pequeño vaso sanguíneo que lo nutre (denominado vasa nervorum). Cuando este vaso sanguíneo se daña, el nervio se nutre de forma imperfecta y pierde su función adecuada.
Además, otros factores contribuyen a dañar los nervios, como:
- el estrés oxidativo
- predisposición genética
- metabolismo deficiente de las grasas
- mecanismos inmunológicos
Existen varios factores de riesgo que aumentan aún más el riesgo de neuropatía diabética.
Entre los más comunes se incluyen:
- glucemia mal controlada
- diabetes de larga duración, especialmente si está mal compensada
- enfermedad renal que ha surgido como complicación de la diabetes
- sobrepeso, es decir, un IMC de 25 o más
- tabaquismo, que daña y estrecha los vasos sanguíneos, lo que dificulta aún más el suministro de sangre y oxígeno a los nervios
Síntomas
Todos los síntomas presentes dependen de qué nervios estén afectados por la neuropatía. La enfermedad es de naturaleza progresiva, por lo que incluso los síntomas se desarrollarán y empeorarán gradualmente.
Los síntomas pueden pasar desapercibidos y el paciente apenas se da cuenta de ellos. Es entonces cuando se producen graves daños nerviosos y complicaciones irreversibles.
Si los síntomas van acompañados de molestias y dolores importantes, el propio paciente busca ayuda médica relativamente pronto, lo cual es una ventaja en este caso, porque aún se puede intervenir preventiva y terapéuticamente en las primeras fases del daño.
Neuropatía periférica
Esta forma de neuropatía diabética también se denomina polineuropatía periférica simétrica distal.
Es una manifestación muy típica y frecuente de la neuropatía diabética. Los nervios de las extremidades inferiores, concretamente de los pies, son los primeros en verse afectados. Los síntomas suelen empeorar por la noche, cuando la persona está en reposo. Estas sensaciones desagradables perturban el sueño del paciente.
Los síntomas más típicos incluyen:
- disminución de la sensibilidad o entumecimiento ante estímulos dolorosos o cambios de temperatura
- sensación de hormigueo, cosquilleo o quemazón en los pies, denominada parestesia
- dolor punzante o calambres
- hipersensibilidad incluso a un ligero roce que provoque inmediatamente dolor (a veces, el roce de una manta o sábana en la piel se percibe como doloroso, lo que se denomina alodinia).
- complicaciones infecciosas como heridas que no cicatrizan bien, úlceras, dolores óseos y articulares.
Los síntomas de sensibilidad suelen extenderse desde los dedos a través del pie hasta por debajo de las rodillas. Muchos pacientes tienen la sensación de un calcetín apretado alrededor del pie o de medias posteriores, por lo que este tipo de trastorno de la sensibilidad se denomina "media" o, en las extremidades superiores, "guante".
La forma dolorosa de la neuropatía diabética es, por desgracia, bastante frecuente. Aproximadamente el 40-60% de los pacientes con neuropatía diabética sufren dolor.
Se trata de sensaciones muy molestas de quemazón, electrificación, pinchazos como con agujas, hormigueo, que también se asocia a entumecimiento de la extremidad en cuestión, con mayor frecuencia en las palmas y plantas de las manos o los dedos.
Neuropatía de las fibras nerviosas gruesas
Se trata de un tipo indoloro de la enfermedad, pero se acompaña de una desagradable pérdida gradual de la posición y la movilidad. Gradualmente, también se asocian dolores musculares, especialmente en grandes grupos musculares como los muslos.
La marcha es inestable y el paciente tiene dificultades para mantener el equilibrio.
Neuropatía autonómica
El sistema nervioso autónomo mantiene el medio interno del cuerpo y controla los procesos corporales que no están controlados por la voluntad, como el ritmo cardíaco, el llenado de la vejiga, el vaciado del estómago y los intestinos, la función genital y el correcto funcionamiento de los ojos.
La afectación de estas terminaciones nerviosas puede provocar, por ejemplo, las siguientes dificultades
- sensación constante de frío
- piel fina, seca y agrietada cuando se altera la sudoración
- caída del cabello, trastornos del crecimiento de las uñas
- hinchazón de los dedos
- alteración de la percepción de la propia hipoglucemia, lo que es muy peligroso porque la hipoglucemia profunda es una enfermedad potencialmente mortal
- Dificultad para vaciar la vejiga o los intestinos, lo que provoca retención urinaria y estreñimiento.
- vaciado gástrico incompleto y lento (gastroparesia) asociado a náuseas, vómitos e inapetencia
- Deterioro de la adaptación de los ojos a los cambios de luz (estrechamiento y dilatación de las pupilas).
- deterioro de la función sexual, por ejemplo, disfunción eréctil
- arritmias cardiacas
Neuropatía proximal (polirradiculopatía diabética)
Esta forma de neuropatía diabética también suele denominarse amiotrofia diabética. Afecta a las terminaciones nerviosas de los músculos de los muslos y las nalgas, denominadas haz lumbosacro. Con menor frecuencia, afecta al haz braquial, es decir, a los nervios de las extremidades superiores.
La neuropatía se asocia a dolor y atrofia muscular, con pérdida de peso y debilidad de la extremidad afectada.
Los síntomas suelen presentarse en un lado del cuerpo, pero no es infrecuente que se vean afectados ambos lados.
Los síntomas típicos son:
- dolor de cadera y muslo, dolor del músculo ciático, puede simular una enfermedad de la columna vertebral
- músculos de los muslos debilitados y flácidos, a menudo asimétricos
- dificultad para levantarse de una posición sentada debido a la debilidad de los músculos de los muslos y las nalgas
Mononeuropatía (neuropatía focal)
Si están afectados los nervios abdominales y torácicos, se trata de una radiculoneuropatía toracolumbar. Si está afectada la cabeza, se trata de una neuropatía craneal. Si los síntomas aparecen en más de un lugar simultáneamente, la enfermedad se denomina mononeuritis múltiple.
Se denomina mononeuropatía a la lesión de un único nervio específico.
Los síntomas de la mononeuropatía son los siguientes
- dificultad para enfocar o visión doble (daño del nervio óptico)
- dolor detrás de un ojo (afectación del nervio óptico)
- parálisis de un lado de la cara, llamada parálisis de Bell (lesión del nervio facial, n. facialis)
- entumecimiento, hormigueo, cosquilleo y dolor en manos y dedos
- manos débiles y torpes, incapacidad para agarrar cosas, dificultad con la motricidad fina
Diagnósticos
La exploración clínica la realiza un neurólogo e incluye un examen de la sensibilidad superficial y profunda. Se lleva a cabo, por ejemplo, aplicando un "diapasón", que produce vibraciones, en partes del cuerpo donde la piel está cerca del hueso.
Un paciente con neuropatía avanzada no siente estas vibraciones. También puede comprobarse la sensibilidad térmica aplicando objetos fríos y calientes, la sensibilidad fina se comprueba con un hilo fino, etc.
Además del examen objetivo, el paciente puede rellenar cuestionarios especiales que se centran en sus sensaciones subjetivas, por ejemplo, una descripción de su dolor.
De los exámenes auxiliares, el más útil es el examen EMG, es decir, las pruebas electrofisiológicas. El examen EMG determina la velocidad de conducción a través del nervio. Las curvas patológicas y los bloqueos en la conducción son un signo de daño nervioso.
La biopsia cutánea es un examen relativamente invasivo. Se utiliza sobre todo para diagnosticar la forma dolorosa de la neuropatía diabética. Se observa una reducción de la densidad de las fibras nerviosas intraepidérmicas.
También existen diversos parches que se aplican en el pie. Si cambian de color mientras se llevan puestos, indican la presencia de daños en las fibras nerviosas.
Curso
Los diabéticos mal tratados tienen mayor riesgo de complicaciones graves y mayor mortalidad.
Algunas de las complicaciones más graves son
- ruptura de la piel
- infección de pequeños desgarros cutáneos
- formación de úlceras cutáneas
- amputaciones "salami" de las extremidades
- infarto de miocardio
- accidente cerebrovascular isquémico, apoplejía
Prevención de complicaciones y buen funcionamiento de los órganos
Cuando la función de un órgano está alterada, es necesario que lo examinen muchos otros especialistas. Por ejemplo, un urólogo es necesario para los trastornos del tracto urinario, un gastroenterólogo para los problemas digestivos, un cardiólogo para los trastornos del ritmo cardiaco, etc.
- Para los problemas urinarios y de las vías urinarias, puede ayudar un horario estricto de micción o la micción programada, es decir, orinar a una hora determinada.
- La presión en la zona abdominal inferior, donde se encuentra la vejiga, también ayuda a los pacientes.
- Una complicación frecuente es el vaciado incompleto, en el que la orina residual permanece en la vejiga, lo que predispone a las infecciones del tracto urinario, que ya aumentan en los diabéticos debido a la mayor concentración de glucosa en la orina.
- El sondaje, es decir, la inserción de un tubo fino en la vejiga para drenar la orina, ayuda con la orina residual.
- Para los síntomas de gastroparesia (indigestión, eructos frecuentes, náuseas y vómitos), comer pequeñas porciones de comida con más frecuencia ayuda.
- En los trastornos del sistema nervioso autónomo, se producen fluctuaciones de la presión arterial. Si la presión arterial es baja al estar de pie, se trata de hipotensión ortostática. Es peligrosa porque permanecer de pie durante mucho tiempo o cambiar bruscamente de posición provoca alteraciones de la conciencia y desmayos. Se trata bebiendo más líquidos, cambiando lentamente de posición de sentado a de pie y durmiendo con la cabeza elevada al menos 10 cm.
Cambios en el estilo de vida
El riesgo de complicaciones es alto si el paciente tiene diabetes e hipertensión. Por eso es importante compensar no sólo la glucemia alta, sino también la hipertensión. Para valores superiores a 130/90 mmHg es necesario al menos un tratamiento médico básico.
También es importante una dieta equilibrada y saludable, especialmente verduras y cereales integrales. Si el paciente tiene sobrepeso, debe intentar alcanzar unos valores óptimos de IMC. Un estilo de vida activo y el ejercicio regular son de gran ayuda.
La actividad física ayuda a reducir los niveles de azúcar en sangre.
Además, mejora el flujo sanguíneo en los vasos sanguíneos y mantiene sano el sistema cardiovascular.
Fumar o cualquier otro consumo de tabaco estrecha aún más los vasos sanguíneos y deteriora el flujo sanguíneo a los nervios, por lo que los diabéticos deben intentar deshacerse de este hábito.
Suplementos al tratamiento básico
Algunos suplementos dietéticos pueden mejorar el estado del paciente de forma bastante eficaz, por ejemplo, mediante el suministro de sangre a los tejidos, la mejora de la circulación sanguínea, el fomento de la regeneración nerviosa, el efecto sobre la hinchazón, etc.
Es esencial consultar a un médico antes de tomar cualquier suplemento, ya que así se evitarán interacciones farmacológicas o efectos secundarios no deseados.
Por vía tópica, es muy popular la crema de capsaicina, que se aplica sobre la piel en las zonas donde hay ardor, hormigueo o dolor, como las plantas de los pies. El efecto secundario más común es la irritación de la piel, el enrojecimiento y la intolerancia al calor ardiente que la crema produce de forma natural.
El ácido alfa-lipoico es un potente antioxidante que se encuentra de forma natural en algunos alimentos, como las patatas y las frutas, y en diversos suplementos dietéticos. Dado que el estrés oxidativo es un factor importante en el daño de los vasos sanguíneos y, posteriormente, de los nervios, todos los antioxidantes son muy eficaces para prevenir estas complicaciones, siendo el ácido alfa-lipoico el más eficaz de ellos.
En Europa, el ácido alfa-lipoico es un fármaco aprobado oficialmente para el tratamiento de la neuropatía diabética.
La acupuntura es un método que suele ayudar con diversos tipos de dolor crónico. El dolor neuropático no es una excepción. Su efecto requiere varias sesiones y, cuando se realiza de forma profesional, no tiene efectos secundarios graves.
Cómo se trata: Neuropatía diabética
Tratamiento de la neuropatía diabética: Fármacos para aliviar las molestias...
Mostrar másNeuropatía diabética es tratado por
Recursos interesantes
Relacionado










