- upjs. sk - Power point Esclerosis múltiple
- jfmed.uniba. sk - Publicaciones de la Facultad de Medicina Jessenius, Esclerosis múltiple
- solen. sk - Los primeros síntomas de la Esclerosis Múltiple y la importancia del tratamiento precoz, Doc. MUDr. Vladimír Donáth, PhD. de la II. clínica neurológica de SZU y FNsP F. D. Roosevelt, Banská Bystrica.
- solen. sk - MULTIPLEX Y AUTOIMMUNE CLEROSIS MULTIPLEX Y AUTOIMMUNE CLEROSIS MULTIPLEX Y AUTOIMMUNE CLEROSIS MULTIPLEX Y AUTOIMMUNE CLEROSIS MULTIPLEX Y AUTOIMMUNE CLEROSIS MULTIPLEX Y AUTOIMMUNE CLEROSIS MULTIPLEX Y AUTOIMMUNE CLEROSIS, doc. MUDr. Eleonóra Klímová, CSc., Departamento de Neurología, Facultad de Medicina, Universidad de Košice
- solen.cz - Nuevo tratamiento prospectivo de la esclerosis múltiple, doc. MUDr. Vladimír Donáth, CSc. y MUDr. Silvia Laurincová, II. clínica neurológica SZU, FNsP F. D. Roosevelt, Banská Bystrica
- urologiepropraxi.cz - Esclerosis múltiple y fertilidad masculina, doc. MUDr. jozef Marenčák, PhD., Bratislava
- solen. sk - La esclerosis múltiple y la necesidad de cooperación interdisciplinar, František Jurčaga, MD, MPH, Centro para el Tratamiento de la EM, Hospital de San Miguel, Bratislava
- slovakradiology. sk - Tratamiento interdisciplinar de pacientes con esclerosis múltiple
¿Qué es la esclerosis múltiple? ¿Cuáles son los síntomas de la esclerosis múltiple?

La esclerosis múltiple o esclerosis múltiple es una enfermedad crónica del sistema nervioso central. Es la enfermedad inflamatoria-degenerativa más frecuente del sistema nervioso y afecta aproximadamente a 2,5 millones de personas en todo el mundo.
Síntomas más comunes
- Malestar
- Trastornos del habla
- Dolor en el ojo
- Ganas frecuentes de orinar
- Depresión - estado de ánimo depresivo
- Visión doble
- Rigidez muscular
- Defensa
- Hormigueo
- Disfunción eréctil
- Trastornos de concentración
- Trastornos de la memoria
- Trastornos de la deglución
- Trastornos del estado de ánimo
- Debilidad muscular
- Calambres musculares
- Picor en la piel
- La cabeza da vueltas
- Temblor
- Fatiga
- Ansiedad
- Pérdida del campo visual
- Estreñimiento
- Visión borrosa
- Deterioro de la visión
- Disminución de la libido
Características
Es la enfermedad inflamatoria-degenerativa más frecuente del sistema nervioso. En los países desarrollados, es una de las causas más comunes de discapacidad prematura en la población predominantemente joven.
Afecta aproximadamente a 2,5 millones de personas en todo el mundo. Esclerosis múltiple = SM (abreviatura utilizada)
Las mujeres se ven afectadas hasta 3 veces más que los hombres. El pico de incidencia se sitúa entre los 25 y los 35 años, pero también puede diagnosticarse en la infancia.
La esclerosis múltiple tiene una distribución geográfica específica. Es más frecuente en la población nórdica, la llamada raza caucásica. En cambio, es muy rara en las regiones meridionales alrededor del ecuador y en la población negra.
Las recientes migraciones de población en todo el mundo han proporcionado información interesante sobre el riesgo de desarrollar esclerosis múltiple al trasladarse de un país a otro. Si el traslado se produjo antes de los 15 años, el riesgo corresponde a las estadísticas del país en el que la persona creció. Si el traslado se produjo después de los 15 años, el riesgo corresponde a las estadísticas del país al que la persona emigró.
Causas
Los factores ambientales incluyen
- latitud
- infecciones no tratadas y recurrentes (más comúnmente el virus de Ebstein-Barr, que causa la mononucleosis infecciosa)
- estrés
- carencia de vitamina D
- tabaquismo
- cambios en los niveles de hormonas sexuales, especialmente en el periodo postnatal, lo que podría explicar la mayor incidencia en las mujeres.
La esclerosis múltiple no es una enfermedad congénita. No se ha demostrado que ningún gen transmita la enfermedad. Sin embargo, la genética desempeña un papel.
Prueba de ello es la mayor incidencia en familias con esclerosis múltiple.
En los familiares de primer grado, el riesgo de diagnóstico de esclerosis múltiple es de 10 a 50 veces mayor que en las familias sin la enfermedad.
Si a uno de los gemelos idénticos se le diagnostica esclerosis múltiple, el riesgo de la enfermedad en el otro gemelo es de hasta el 30%.
Para profundizar en la naturaleza de esta enfermedad, debemos explicar algunos términos poco conocidos.
Linfocitos
Existen dos tipos.
Tipos de linfocitos:
- Linfocitos T
- Linfocitos B
Los linfocitos T son glóbulos blancos que se encuentran en el timo, la sangre y los ganglios linfáticos.
A partir de ciertas características de reconocimiento, pueden identificar una plaga y atacarla. También piden ayuda a otras células inflamatorias. Así se produce la inflamación.
Los linfocitos B se forman en la médula ósea. Cuando se encuentran con un patógeno, se convierten en células plasmáticas que forman anticuerpos. Éstos pueden destruir eficazmente al patógeno.
Ambos tipos de linfocitos desempeñan un papel en la esclerosis múltiple.
Enfermedades autoinmunes
En las enfermedades autoinmunes, los linfocitos reconocen sus propios tejidos como extraños y lanzan un ataque contra ellos.
Durante el desarrollo del individuo, se garantiza que la mayoría de los linfocitos que reconocerían su propio tejido como extraño sean destruidos a tiempo, por lo que no llegan a los ganglios linfáticos ni a la sangre.
Los linfocitos que no han sido estrictamente seleccionados se duermen y no pueden multiplicarse, pero en determinadas circunstancias se activan.
Pueden ser activados por los diversos factores ambientales que hemos mencionado anteriormente.
Mielina
Es la vaina grasa que recubre un nervio.
Esta vaina recubre las fibras nerviosas tanto del sistema nervioso central como del periférico.
Es una vaina muy útil. Además de proteger, permite la rápida conducción de la información en el nervio. Cuando se pierde esta vaina, se pierde la función nerviosa.
Los nervios de la periferia, como los de las manos y los pies, están recubiertos por las llamadas células de Schwann. En la médula espinal y el cerebro, los oligodendrocitos forman las células de mielina.
Los linfocitos llegan al cerebro y la médula espinal
El sistema nervioso central está separado del resto del cuerpo por la barrera hematoencefálica, que puede considerarse como un tamiz de mallas muy pequeñas que casi no deja pasar moléculas.
Al ser uno de los órganos más importantes y sensibles, esta protección garantiza que no entren en el cerebro sustancias extrañas, elementos tóxicos y determinados fármacos, además de evitar reacciones inflamatorias innecesarias.
Los linfocitos activados producen sustancias inflamatorias denominadas citoquinas, concretamente IL-2, INF-γ,TNF-α.
Estas citocinas provocan cambios en el endotelio de los vasos sanguíneos, que se vuelve más "pegajoso". Los linfocitos pueden penetrar más fácilmente en los vasos sanguíneos y empiezan a producir enzimas proteolíticas que graban la barrera hematoencefálica, rompiendo su función protectora y penetrando en el tejido del cerebro y la médula espinal.
Allí desencadenan una reacción inflamatoria.
Posteriormente, los linfocitos T y B no específicos penetran en la barrera hematoencefálica rota, donde pueden asentarse y producir anticuerpos.
El papel de los linfocitos T
La activación de los linfocitos T tiene lugar en los ganglios linfáticos. Allí, el linfocito T se encuentra con las células que le presentan el agente patógeno. El receptor del linfocito T lo reconoce y lo activa, listo para lanzar un ataque.
El linfocito T así iniciado se desplaza al SNC, donde desencadena una respuesta inflamatoria. La diana de los linfocitos T autorreactivos es la vaina de mielina de las fibras nerviosas, formada por oligodendrocitos.
El principal componente de la mielina es la proteína básica de la mielina. Los linfocitos T activados se dirigen contra ella. La MBP tiene una estructura similar a la del VEB, el VHH-6, el VHB, etc.
Una vez que los linfocitos del organismo ya están activados y dirigidos contra estos virus, es muy probable que el linfocito T confunda la MBR con el virus y comience a destruirlo.
Las citoquinas llamadas a ayudar producen mediadores tóxicos que dañan la mielina. Más y más sustancias tóxicas comienzan a ser liberadas de la mielina dañada, promoviendo la inflamación y destruyendo sus alrededores.
El círculo vicioso de propagación de la inflamación continúa.
El papel de los linfocitos B en la patogénesis de la esclerosis múltiple
Su papel en la patogénesis de la esclerosis múltiple es múltiple. Producen anticuerpos (IgG intracerebrales, que suelen ser oligoclonales), citoquinas (proinflamatorias TNFα e IL-6 y antiinflamatorias IL-10) y son potentes células presentadoras de antígenos.
Formación de un foco inflamatorio
Dado que la reacción inflamatoria se dirige contra la mielina, la destrucción de ésta se produce en el lecho inflamatorio.
La reacción inflamatoria varía en extensión, pero suele ser circunscrita. Las fibras nerviosas resultan dañadas y se rompen.
El mecanismo de degeneración de las fibras nerviosas, concretamente del axón, no está claro.
Sin embargo, sabemos que una fibra nerviosa desmielinizada pierde su capacidad de conducir la corriente eléctrica. La fibra nerviosa dañada es reconocida por los linfocitos, que son capaces de seccionar la fibra mediante las denominadas perforinas.
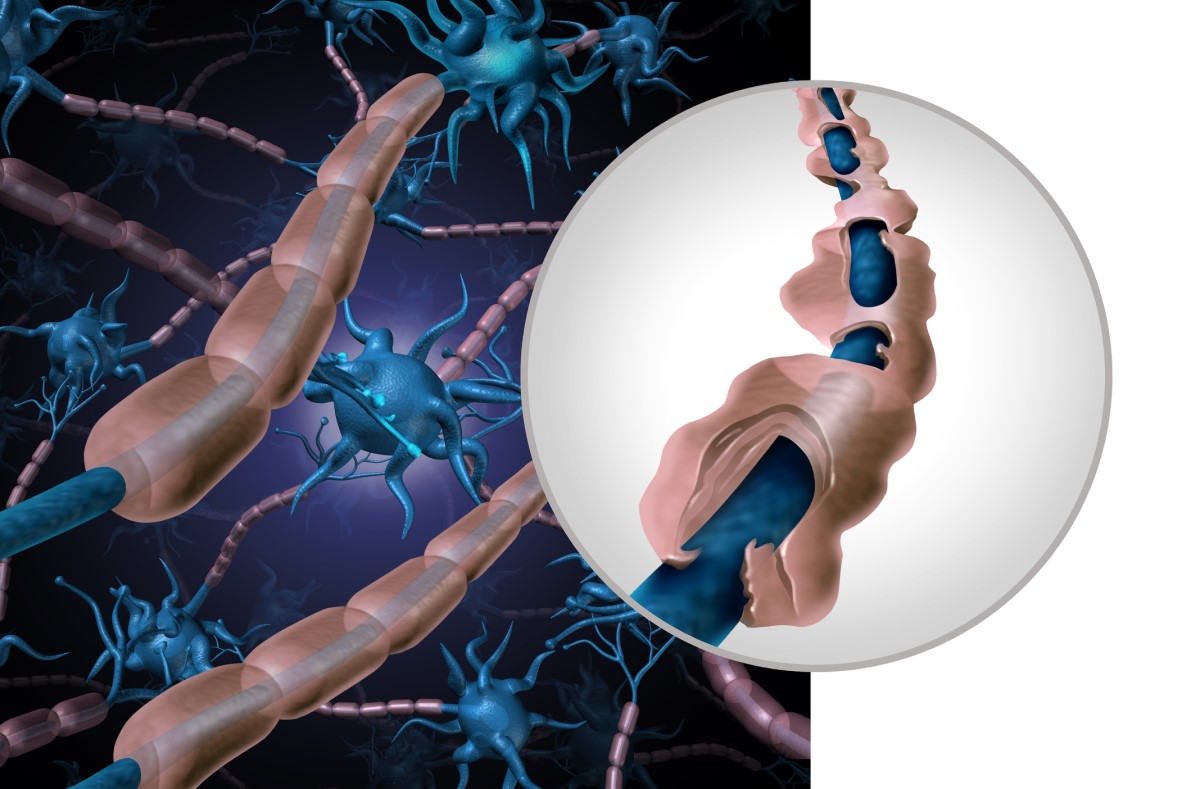
La cantidad y distribución de los depósitos inflamatorios, denominados placas, es individual.
En la esclerosis múltiple es típica la distribución alrededor de los ventrículos cerebrales, es decir, periventricularmente. Los depósitos se disponen en un patrón característico denominado dedos de Dawson.
También se forman justo debajo de la corteza cerebral (yuxtracortical), bajo el tentorio en las regiones inferiores del cerebro o en la médula espinal cervical.
Lamentablemente, la regeneración de las fibras nerviosas dañadas en el SNC no es posible.
La pérdida de fibras es, por tanto, irreversible.
La reparación de la mielina dañada sólo es posible en las primeras fases de la enfermedad. Sin embargo, la mielina recién formada es más fina y corta. Las repetidas reacciones inflamatorias y los procesos destructivos de la mielina dañan los oligodendrocitos, por lo que la capacidad regenerativa de la célula se pierde por completo con el tiempo.
Este proceso conduce a la discapacidad permanente del paciente.
Síntomas
Alteraciones visuales como primer síntoma de la esclerosis múltiple
El primer síntoma más frecuente de la esclerosis múltiple es la neuritis óptica.
Suele manifestarse por una alteración visual unilateral. El trastorno puede ir acompañado de dolor detrás del ojo o dolor en los movimientos laterales del ojo. Existen dos tipos de neuritis óptica, a saber, extraocular e intraocular.
Se trata de una afectación del nervio retrobulbar, lo que significa que el nervio inflamado y desmielinizado se encuentra detrás de la retina. Por este motivo, existe una discrepancia entre los hallazgos oftalmológicos y las quejas del paciente, que se queja de alteraciones del campo visual, a veces de una sensación de visión borrosa o incluso de pérdida de visión.
El oftalmólogo, sin embargo, no ve ninguna alteración evidente de la función ocular en el examen oftalmoscópico.
Si otros nervios craneales, como los que inervan los músculos oculares, también están desmielinizados, los pacientes pueden sufrir visión doble (es decir, diplopía).
Mareos, trastornos del equilibrio, temblores en las extremidades, trastornos del habla.
La afectación del cerebelo se manifiesta por un deterioro de la coordinación de los movimientos.
También pueden producirse temblores en las extremidades, que los pacientes perciben como una incapacidad para realizar movimientos más delicados.
Los daños en otras partes del cerebelo, las denominadas partes de mayor desarrollo, provocan una sensación de inseguridad en el espacio y dificultad para mantener el equilibrio.
Los pacientes padecen dismetría, que se manifiesta por imprecisión al apuntar, por ejemplo, incapacidad para acertar en el ojo de la cerradura, alcanzar objetos, golpearse el ojo al tocarse la cara, etc.
Los trastornos del habla incluyen el llamado habla cerebral o cantada, la disartria o el habla arrastrada.
Debilidad y entumecimiento de las extremidades o tropiezos frecuentes.
Otros síntomas de la esclerosis múltiple son las alteraciones sensoriales y la paresia central. La paresia es la debilidad de las extremidades asociada a la espasticidad. La paresia puede ser de diversos grados. Puede haber una debilidad leve al esfuerzo, que puede experimentarse como tropiezos en paseos largos, o la imposibilidad de realizar recorridos normales cuando se practica senderismo o deporte.
El grado más grave es la inmovilización completa de la extremidad.
Trastornos urinarios y dificultades en la vida sexual
Para el paciente, los trastornos de la función del esfínter son especialmente desagradables.
Espontáneamente, los médicos no los mencionan. A muchos les preocupan las preguntas que pondrían en un aprieto a un paciente joven. Los más frecuentes son los trastornos urinarios, entre los que se incluyen la llamada micción imperiosa, es decir, ganas repentinas de orinar con miedo a mojarse, incapacidad para orinar, infecciones urinarias frecuentes y repetidas o incontinencia urinaria.
Hasta el 60% de los hombres sufren disfunción eréctil.
Los trastornos urológicos-neurológicos figuran entre los factores más graves de la reducción de la calidad de vida de los pacientes con enfermedades neurológicas crónicas.
Trastornos gastrointestinales
Entre los síntomas graves figuran los trastornos de la deglución o disfagia, que implican la aspiración del contenido oral (líquidos, alimentos) a los pulmones.
Además, los pacientes suelen padecer sensaciones vagas en el abdomen acompañadas de calambres o dolor. Se asocian a trastornos de la función y la motilidad intestinal. No son infrecuentes el estreñimiento, la diarrea, la dificultad para evacuar las heces o la incapacidad para defecar adecuadamente.
Acerca de la salud mental y las dificultades emocionales en la esclerosis múltiple
Tras el diagnóstico de esclerosis múltiple, los pacientes se encuentran en estado de shock.
El médico no puede explicarles exactamente cómo han provocado ellos mismos la enfermedad, qué han hecho mal en su vida, que no han heredado la enfermedad ni la han contraído.
Sin embargo, se les informa de la rápida progresión y de la necesidad de un tratamiento a largo plazo. Descubren que el tratamiento no curará la enfermedad por completo y que sólo ralentizará su avance.
Muy a menudo, navegan por los portales de Internet y leen historias de jóvenes confinados en sillas de ruedas poco después de su diagnóstico.
Una situación aparentemente intratable conlleva ansiedad, depresión, fluctuaciones emocionales.
En las últimas fases de la enfermedad, progresan el deterioro cognitivo, las dificultades con el pensamiento, la memoria y el comportamiento.
La situación se ve agravada por la fatiga patológica, que los pacientes padecen desde el principio de la enfermedad.
Es típico de la esclerosis múltiple que la fatiga empeore cuando hace calor. A los pacientes les resulta muy difícil tolerar el aumento de la temperatura ambiental.
Para controlar mejor la progresión de la enfermedad y cuantificar la discapacidad y la gravedad de los síntomas en la esclerosis múltiple, se ha desarrollado la llamada Escala de Discapacidad y Gravedad de Kurtzke (EDSS).
Esta escala evalúa el deterioro de siete sistemas neurológicos funcionales.
Estos sistemas son
- visión
- motricidad
- funciones del tronco
- funciones cerebelosas
- esfínteres
- dificultades sensoriales
- funciones cognitivas
- fatiga
El médico decide qué tipo de tratamiento elegir basándose en el valor de la EDSS y supervisa el grado de estabilidad de la enfermedad o si ésta progresa a pesar del tratamiento.
Diagnósticos
Resonancia magnética
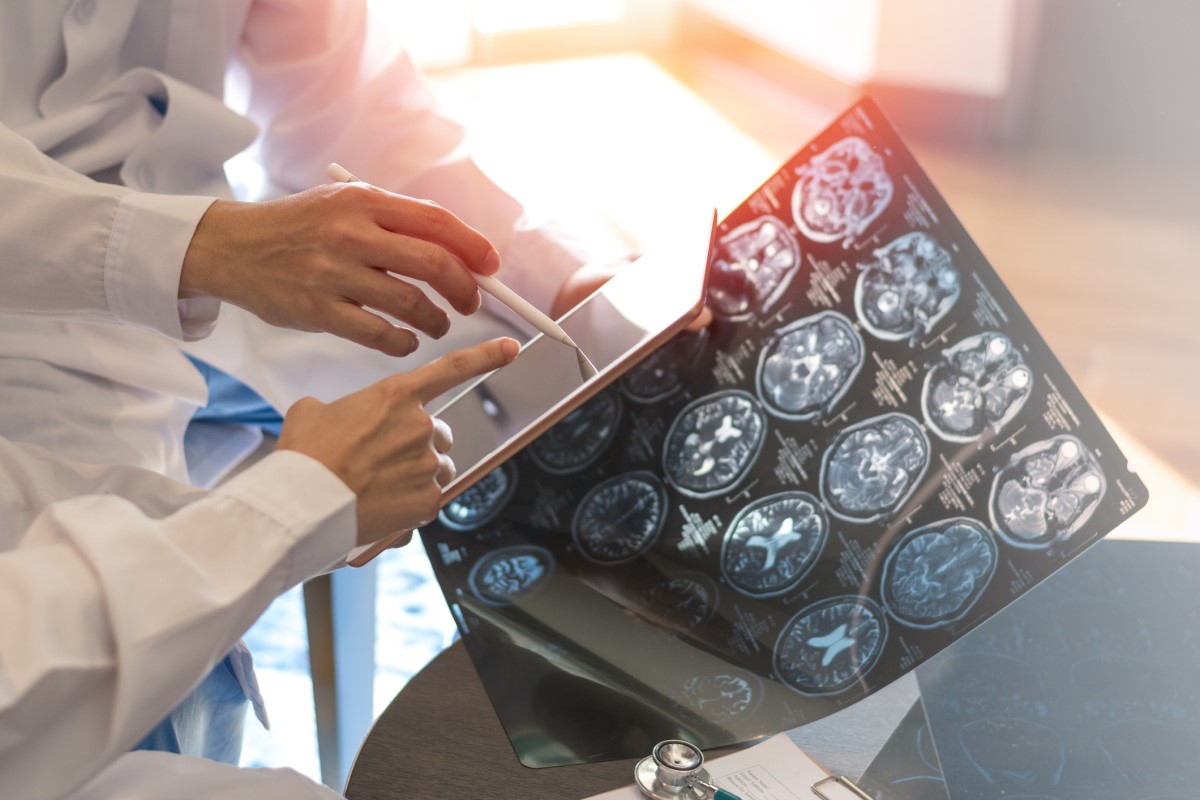
La resonancia magnética (RM) del cerebro y la médula espinal es uno de los exámenes más reveladores.
Esta exploración por imagen muestra lesiones desmielinizantes denominadas placas.
Los hallazgos son bastante típicos. Incluyen múltiples focos hiperintensos (luminosos) en zonas típicas del cerebro. Se encuentran con mayor frecuencia alrededor de los ventrículos, bajo la corteza cerebral, en el tronco encefálico, en el cerebelo, en los nervios ópticos o en la médula espinal.
Es importante observar la desaturación de las lesiones tras la administración del medio de contraste gadolinio. Este denominado realce de la lesión indica que se trata de una lesión reciente, lo que demuestra la gravedad de la enfermedad o del ataque.
Punción lumbar
El examen del líquido cefalorraquídeo es una parte esencial del proceso diagnóstico.
Se realiza mediante punción lumbar.
Los pacientes jóvenes, en particular, son los que más temen este procedimiento. Sin embargo, su rechazo ralentiza e impide profundizar en el diagnóstico y, en última instancia, en el tratamiento.
Es un procedimiento invasivo relativamente sencillo realizado por neurólogos experimentados.
Dura aproximadamente de 5 a 10 minutos y puede realizarse en la habitación del paciente o en la sala de exploración.
Tras el procedimiento, es importante seguir un régimen postlumbar, que incluye 24 horas de reposo en cama en posición corporal horizontal, abundantes líquidos e ingesta de bebidas o comprimidos con cafeína.
Además del cuadro bioquímico y citológico básico, la evaluación de laboratorio del lisado proporciona pruebas de síntesis de inmunoglobulina intratecal (IgG) mediante enfoque isoeléctrico (IEF). Esta prueba, aunque inespecífica, logra la positividad en más del 90% de los pacientes con esclerosis múltiple.
Un factor importante es la presencia de al menos dos bandas oligoclonales de IgG presentes únicamente en los linfocitos y ausentes en el suero, lo que indica un aumento de la actividad linfocitaria en el SNC.
El diagnóstico definitivo de la esclerosis múltiple debe cumplir los llamados criterios de McDonald.
Describen la denominada diseminación en el espacio y en el tiempo, que indica la progresión de la enfermedad.
La diseminación en el espacio significa la presencia de nuevas lesiones desmielinizantes en localizaciones bien definidas en las resonancias magnéticas.
La diseminación en el tiempo indica una situación en la que están presentes nuevas lesiones desmielinizantes pero también inflamatorias.
La nueva definición de los criterios de McDonald incluye en la diseminación en el tiempo un hallazgo de licor positivo, es decir, un componente oligoclonal demostrado o una síntesis intratecal de inmunoglobulina tipo G (IgG). Este hallazgo también es indicativo de actividad inflamatoria presente en el SNC.
Según estos criterios, el diagnóstico de esclerosis múltiple puede establecerse en la primera resonancia magnética (RM). Por otro lado, cabe señalar que no existe ninguna prueba fiable al 100% para confirmar o excluir el diagnóstico de esclerosis múltiple.
Examen de los potenciales evocados
Se trata de un método de diagnóstico objetivo y no invasivo utilizado para detectar lesiones del SNC clínicamente silentes.
Los potenciales evocados son la respuesta del SNC a un estímulo bien definido en la periferia.
Reflejan la calidad de la propagación de la excitación y de la información a través de la vía neural.
Se distinguen los siguientes tipos
- visual (VEP)
- somatosensorial (SEP)
- auditivos de tronco cerebral (BAEP)
- potenciales evocados motores (PEM)
En la esclerosis múltiple, el hallazgo es una ralentización de la conducción o un bloqueo completo de la transmisión de la excitación a través de la vía nerviosa, un cambio en la forma o la ausencia de la forma de onda típica.
Diagnóstico diferencial de la esclerosis múltiple
Existen muchas enfermedades distintas de la esclerosis múltiple con cambios desmielinizantes en el cerebro, que pueden parecerse e imitar a la esclerosis múltiple en su curso y síntomas.
La conclusión diagnóstica correcta de la esclerosis múltiple implica la exclusión de estas enfermedades más comunes:
- Síndromes paraneoplásicos
- Tumores cerebrales o de la médula espinal
- Linfoma del SNC
- Discepatía con compresión de la médula espinal cervical o torácica
- Malformaciones vasculares arteriovenosas
- Neuroborreliosis
- Vasculitis del SNC
- Artritis reumatoide
- Ataxias espinales/espocerebelosas hereditarias
- Leucodistrofia de aparición en la edad adulta
- Enfermedades mitocondriales
- Accidente cerebrovascular
- Deficiencia de vitamina B12 y folato
- Enfermedad celíaca
- Hepatitis B
- Enfermedad de Fabry
- Tireopatía
- Enfermedades hematológicas (trombofilia, gammapatía monoclonal, síndrome antifosfolípido)
- Desmielinización postraumática
Curso
El síndrome clínicamente aislado (SCA) es el primer ataque, el primer episodio de síntomas neurológicos. Está causado por una lesión desmielinizante del SNC que afecta a centros del cerebro y la médula espinal en el lugar atribuible al trastorno.
Estos primeros síntomas deben durar al menos 24 horas.
En la mayoría de los casos, en el periodo siguiente se desarrolla una forma definida de esclerosis múltiple, que suele ser la forma remitente-recurrente de la esclerosis múltiple. Es muy importante reconocer el SCA a tiempo e iniciar el tratamiento lo antes posible.
La esclerosis múltiple definitiva se divide en varias formas en función del curso
1. Forma de esclerosis múltiple remitente-recurrente (EMRR)
Se da en aproximadamente el 85% de los casos.
Se caracteriza por los denominados ataques de la enfermedad. Tras la resolución de los síntomas mediante un tratamiento agudo (la mayoría de las veces corticoterapia), el estado clínico del paciente se corrige por completo o de forma suficiente, a lo que sigue un periodo de duración variable sin síntomas, que se denomina remisión.
Esta fase de alternancia de ataques con un periodo de remisión dura aproximadamente de 10 a 15 años.
A continuación, puede evolucionar a la forma secundaria crónica progresiva (SPSM).
2. Forma secundaria progresiva de la esclerosis múltiple (SPSM)
Después de cada ataxia, sólo se produce una remisión incompleta. El estado clínico empeora gradualmente, la discapacidad de áreas neurológicas individuales se agrava y la discapacidad del paciente se hace más pronunciada (el número EDSS aumenta).
El diagnóstico de SPSM se realiza retrospectivamente basándose en la presencia de un deterioro progresivo tras el curso inicial de RRSM.
3. Forma primaria progresiva de la esclerosis múltiple (SPSM)
Aproximadamente el 10% de los pacientes experimentan un deterioro clínico sostenido desde el inicio de la enfermedad.
El curso es sin ataques, es decir, sin periodos de deterioro y posterior quiescencia.
Esclerosis múltiple y embarazo
La esclerosis múltiple suele afectar a mujeres jóvenes que se encuentran en la plenitud de su periodo reproductivo. Por ello, es natural que las pacientes estén preocupadas por el curso del embarazo. ¿Cómo afecta la enfermedad al embarazo, a los seis meses o a la lactancia?
Una de las principales cuestiones es la compatibilidad del embarazo con el tratamiento de la esclerosis múltiple y la posibilidad de dar a luz a un recién nacido sano.
La esclerosis múltiple en sí no aumenta el riesgo de complicaciones durante el embarazo.
La continuación del tratamiento puede suponer un riesgo. Por ello, toda paciente con DMT debe dar prioridad a un embarazo planificado y consultar previamente a su neurólogo.
En el pasado, no se recomendaba el embarazo a las pacientes con esclerosis múltiple debido al mayor riesgo de recaída.
Hoy en día, según algunos autores, el embarazo se considera más bien un factor protector para la progresión de la enfermedad, lo que se explica por la llamada inmunotolerancia feto-uterina.
Se produce una disminución de la actividad de los linfocitos Th1 proinflamatorios y un aumento de la actividad de los linfocitos Th2 antiinflamatorios.
En las embarazadas con esclerosis múltiple, no se observaron diferencias significativas en la duración de la gestación, el crecimiento fetal ni el peso al nacer del recién nacido. El tipo concreto de parto (natural o por cesárea) depende de los hallazgos neurológicos y ginecológicos de cada paciente.
El uso de anestesia epidural no está contraindicado.
El periodo de mayor riesgo en cuanto a la incidencia de recidivas se produce entre 3 y 6 meses después del parto.
Debido al alto nivel de prolactina, que tiene un efecto proinflamatorio y aumenta el riesgo de recidiva, no se recomienda la lactancia materna durante más de 4 meses.
A partir del 6º mes posparto, la mujer debe volver a tomar el DMT que tomaba antes del embarazo.

Esclerosis múltiple y vacunación
La vacunación es un hito importante en la historia de la humanidad. Ocupa un lugar insustituible en la prevención de las enfermedades infecciosas transmisibles. Por lo tanto, la cuestión de la conveniencia de su uso en enfermedades que presentan características autoinmunes, como la esclerosis múltiple, es legítima.
En primer lugar, existe una consideración de riesgo-beneficio.
La vacunación con vacunas que contienen cepas no vivas no plantea un riesgo elevado de efectos adversos. En cambio, las vacunas con microorganismos vivos atenuados (debilitados) pueden conllevar la posibilidad de infección en personas con sistemas inmunitarios comprometidos.
Los DMT utilizados en el tratamiento de la esclerosis múltiple pueden reducir la eficacia de la vacuna o aumentar el riesgo de complicaciones infecciosas.
Por lo tanto, la vacunación debe abordarse con precaución y debe realizarse una evaluación individual del estado del paciente, su perfil inmunitario y la actividad de la enfermedad. Si la vacunación es necesaria, se recomienda el uso de vacunas no vivas.
Si se produce una recaída grave, es necesario esperar al menos 4-6 semanas para que se produzca un periodo de remisión.
Cómo se trata: Esclerosis múltiple - Esclerosis múltiple
¿Cómo se trata la esclerosis múltiple? Cuanto antes mejor...
Mostrar másTelevízna relácia o roztrúsenej skleróze
Esclerosis múltiple es tratado por
Otros nombres
Recursos interesantes
Relacionado










