- ncbi.nlm.nih.gov - La epidemia mundial del síndrome metabólico, Mohammad G. Saklayen
- my.clevelandclinic.org - Síndrome metabólico
- nhlbi.nih.go v - Síndrome metabólico
- mayoclinic. org - Síndrome metabólico
- solen.cz - Síndrome metabólico, su diagnóstico y opciones de tratamiento, MUDr. Petr Sucharda, CSc.
- solen. sk - Síndrome metabólico, riesgos cardiovasculares y metabólicos, prof. MUDr. Peter Galajda, CSc.
- internimedicina.cz - Síndrome metabólico, predicción y prevención, MUDr. Šárka Svobodová, Ph.D., prof. MUDr. Ondřej Topolčan, CSc.
- solen.sk - Síndrome metabólico en niños y escollos en su diagnóstico, MUDr. Eva Vitáriušová, PhD., doc. MUDr. Ľudmila Košt'álová, CSc., mim. prof., MUDr. Zuzana Pribilincová, CSc., MUDr. Anna Hlavatá, PhD., MUDr. Katarína Babinská, Jr., prof. MUDr. László Kovács, DrSc., MPH
¿Qué es el síndrome metabólico y cuáles son sus complicaciones más frecuentes?

El síndrome metabólico es un conjunto de trastornos del organismo que constituyen un factor de riesgo de enfermedades cardiovasculares. Estos trastornos se presentan siempre juntos y suponen una amenaza para la salud.
Síntomas más comunes
- Dolor de cabeza
- Dolor articular
- Dolor de pies
- Espiritualidad
- Azúcar en la orina
- Aumento de peso
- Sobrepeso
- Hinchazón de las extremidades
- Hipertensión arterial
- Aumento del apetito
- Aumento de los niveles de azúcar en sangre
Características
Se trata de cinco trastornos:
tensión arterial elevada
azúcar alta en sangre
grasa corporal excesiva alrededor de la cintura
niveles elevados de colesterol y triacilglicerol en sangre.
Estos trastornos patológicos siempre se presentan juntos. Si sólo le afecta uno de estos trastornos, no se trata de síndrome metabólico. El síndrome metabólico es una importante amenaza para la salud en la actualidad, especialmente debido al rápido y espectacular aumento del número de personas que lo padecen en todo el mundo.
El síndrome metabólico no es una enfermedad en sí misma, sino un conjunto de múltiples síntomas que se producen simultáneamente en el organismo, no al azar.
El adjetivo "metabólico" se refiere a su asociación con procesos bioquímicos que ocurren de forma natural en el cuerpo humano.
Hablamos de síndrome metabólico cuando coexisten en el organismo alguna de las cinco condiciones no fisiológicas siguientes
- Niveles elevados de azúcares (concretamente glucosa) en la sangre
- Niveles bajos de colesterol HDL en sangre
- Niveles elevados de triacilgliceroles (grasas) en sangre
- Acumulación de grasa corporal en la zona de la cintura, lo que provoca la típica forma corporal de "manzana" o "pera
- Hipertensión arterial
La aparición de estos trastornos es el resultado de otros factores. La mayoría de las veces se trata de factores relacionados con el estilo de vida, pero también con la genética o con un trastorno denominado resistencia a la insulina.
Además, suponen un riesgo importante para el desarrollo de cardiopatías, arteriosclerosis, diabetes de tipo 2, accidentes cerebrovasculares, así como otros problemas de salud graves.
Si experimenta tres o más de estos trastornos al mismo tiempo, existe una alta probabilidad de que el síndrome metabólico le esté afectando.
Aquí también se aplican las matemáticas sencillas.
Cuantos más de estos trastornos desarrolle, mayor será su riesgo.
Complicaciones del síndrome metabólico
Un síndrome metabólico desarrollado en el organismo que no se compensa adecuadamente supone un peligro, sobre todo en cuanto a la posible progresión a afecciones más graves y potencialmente mortales.
Las consecuencias más comunes mencionadas en relación con el síndrome metabólico son las enfermedades cardíacas y la diabetes de tipo 2.
Lea también:
¿Qué complicaciones de salud causa la diabetes?
Hiperglucemia: ¿Cómo se manifiesta el exceso de azúcar en sangre y cuál es el tratamiento?
Las cardiopatías derivadas del síndrome metabólico pueden provocar un infarto de miocardio.
Como consecuencia, se depositan partículas grasas en las paredes de los vasos sanguíneos y se forman placas ateroscleróticas.
Los vasos sanguíneos se estrechan o incluso se obstruyen, y el suministro de sangre y oxígeno al corazón se reduce significativamente, lo que suele manifestarse con dolor torácico.
La diabetes de tipo 2 surge cuando las células del organismo son incapaces de absorber el azúcar (glucosa) de la sangre y son resistentes a la insulina, o bien cuando el organismo no produce suficiente insulina.
La glucosa no consumida se acumula en la sangre y provoca un deterioro gradual del organismo.
Otra consecuencia para la salud de este síndrome es el daño renal, en particular la menor capacidad de los riñones para excretar sales del organismo.
También podemos mencionar el mayor riesgo de coágulos sanguíneos o la deposición excesiva de grasa en el hígado, el llamado hígado graso, que se asocia a la aparición de inflamación hepática.
Un vistazo a la historia de...
La diabetes, la obesidad y la hipertensión ya se conocían en épocas anteriores, y ya entonces se advirtió su relación.
Por ejemplo, ya en la antigüedad se había descrito la aparición de diabetes como consecuencia de una obesidad subyacente.
Las bases de la definición actual de síndrome metabólico fueron sentadas por el internista y endocrinólogo estadounidense Gerald M. Reaven en 1988, quien se ocupó principalmente de la resistencia a la insulina y demostró que la relación entre insulina, glucosa, triacilgliceroles, colesterol HDL y presión arterial elevada no es casual.
En aquella época, el síndrome se denominaba síndrome X.
Hasta 1999, el síndrome metabólico carecía de una definición uniforme y universalmente aceptada, a pesar de que había sido objeto de investigación mucho antes.
La Organización Mundial de la Salud (OMS) dio por fin una ese año.
La definición de síndrome metabólico de la OMS es la siguiente:
Es una condición patológica caracterizada por obesidad abdominal, resistencia a la insulina, hipertensión arterial y alto contenido de grasa en sangre.
Además de la definición, la OMS ha normalizado la denominación del síndrome. Desde 1998, recomienda el uso de la denominación "síndrome metabólico", que es la más utilizada en la actualidad.
¿Qué otros nombres para el síndrome metabólico se han utilizado habitualmente en la práctica?
Se trata de nombres como
- Síndrome plurimetabólico
- Síndrome dismetabólico cardíaco
- El cuarteto de la muerte
- Síndrome de obesidad
- Síndrome de resistencia a la insulina
- Síndrome 5H
- Síndrome X
Causas
Muchos datos bibliográficos indican que el desarrollo del síndrome metabólico en el organismo está relacionado principalmente con el sobrepeso, la obesidad y un estilo de vida inactivo.
Los estilos de vida deficientes o inadecuados se están convirtiendo en un problema mundial, tanto si hablamos de la dieta como de la actividad física diaria.
El aumento de la ingesta de alimentos especialmente ricos en calorías y también bajos en proteínas, la reducción de la actividad física, el sedentarismo o las actividades de ocio pasivas tienen un impacto significativo en la salud general de la población.
Cada vez hay más personas con sobrepeso e incluso obesas.
Sobrepeso/obesidad como factor de riesgo del síndrome metabólico
La forma y, sobre todo, el lugar donde se produce el almacenamiento excesivo de grasa es importante para el desarrollo del síndrome metabólico.
En este caso, la zona de riesgo para la deposición de grasa es la mitad superior del cuerpo, es decir, la cintura. La grasa acumulada en esta parte del cuerpo provoca la típica forma de manzana o de pera.
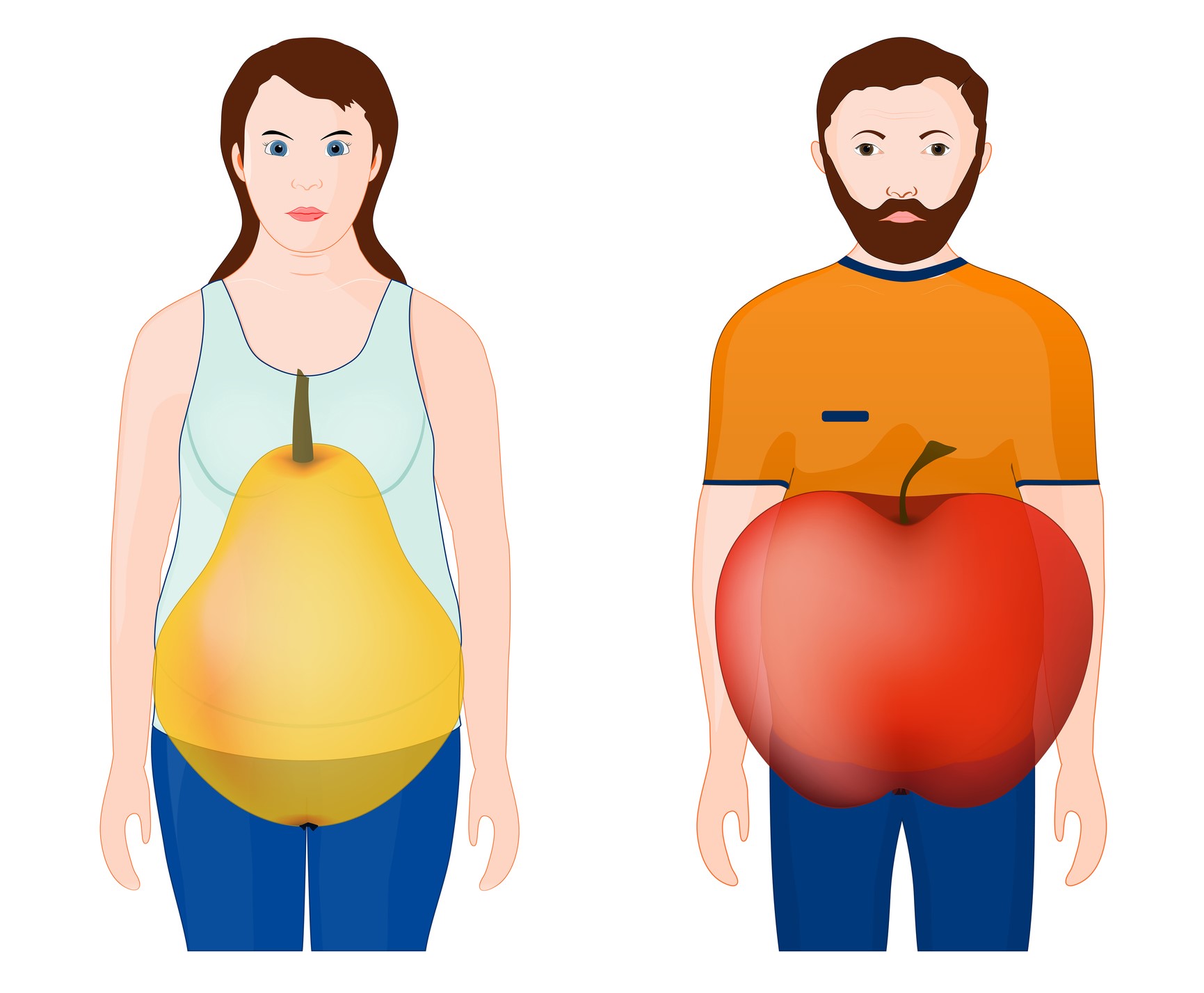
El depósito excesivo de grasa en el cuerpo (adiposidad en el lenguaje técnico) contribuye al síndrome metabólico de dos maneras.
La primera es que el tejido adiposo se considera un órgano activo, además de un almacén de energía. Produce hormonas de la grasa (leptina) y sustancias químicas que inducen una respuesta inflamatoria (citoquinas inflamatorias).
Se cree que la leptina induce una sensación de saciedad en el organismo y reduce las reservas de grasa al promover el gasto energético.
En la obesidad, hay más tejido adiposo, por lo que se produce una cantidad relativamente grande de leptina. Ante esta cantidad de hormona, el organismo reacciona de forma diferente a lo que cabría esperar: se vuelve resistente, es decir, se resiste a su acción y descompone en menor medida la grasa acumulada.
Paralelamente al efecto proinflamatorio de las citoquinas, contribuye así al depósito de grasas en las paredes de los vasos sanguíneos, lo que conduce a la aterosclerosis y también a un aumento de la tensión arterial.
La segunda forma en que la adiposidad contribuye al desarrollo del síndrome metabólico es induciendo la resistencia a la insulina. Para entender este mecanismo, es necesario explicar el concepto de resistencia a la insulina.
La resistencia a la insulina como factor de riesgo del síndrome metabólico
La resistencia a la insulina hace referencia a una sensibilidad reducida a la insulina de los tejidos y de las células. La insulina es una hormona producida en el páncreas. Se supone que ayuda a la glucosa tomada de la dieta a pasar a las células, donde se utiliza para la producción de energía.
En este caso, las células del músculo esquelético se resisten a la acción de la insulina adherida y no captan la glucosa en su interior, acumulándose en el torrente sanguíneo.
El organismo compensa esta alteración produciendo insulina en exceso para reducir los niveles elevados de glucosa. Sin embargo, la producción excesiva de insulina provoca otra serie de efectos secundarios, como el aumento de la tensión arterial o la alteración de los niveles de grasa en sangre.
Este mecanismo contribuye a que las células desarrollen el síndrome metabólico y es una de sus causas más comunes.
También es probable que el aumento de la adiposidad (almacenamiento excesivo de grasa) contribuya a la resistencia a la insulina.
Este mecanismo se explica de la siguiente manera.
La adiposidad provoca un aumento de los ácidos grasos libres.
Estos ácidos contrarrestan el proceso de utilización de la glucosa en las células esqueléticas interfiriendo en la acción de la insulina.
Posteriormente, se desarrolla una resistencia celular a la insulina.
La adiposidad, junto con la resistencia a la insulina y los niveles excesivos de insulina en el organismo, se consideran actualmente las causas principales del síndrome metabólico.
Otras posibles causas del síndrome metabólico
Además de lo anterior, los trastornos de los niveles de lípidos en sangre (en particular, los triacilgliceroles elevados y la reducción del colesterol HDL) también pueden ser una causa del síndrome metabólico. En este caso, el mecanismo de acción es aumentar la descomposición de la grasa corporal.
Otras causas son la hipertensión arterial (mecanismo inexplicable), los factores genéticos, la raza, el sexo y, por último, pero no por ello menos importante, la edad.
A medida que aumenta la edad, también lo hace el riesgo de síndrome metabólico.
Una de las hipótesis para el desarrollo del síndrome metabólico es la denominada "hipótesis del genotipo ahorrador". Los genes ahorradores se han utilizado especialmente en periodos de escasez de energía (por ejemplo, guerras, hambrunas). Estos genes se diseñaron para almacenar energía procedente del suministro de alimentos de forma muy eficiente. Sin embargo, en la población actual, el papel de estos genes es más bien desventajoso. La ingesta diaria de energía de un individuo es mucho mayor y, por tanto, aumenta el almacenamiento de energía en forma de reservas de grasa.
Actualmente se están estudiando otras causas que podrían contribuir al síndrome metabólico, como el hígado graso, el síndrome de ovario poliquístico, los cálculos biliares o los problemas respiratorios durante el sueño (apnea del sueño).
Personas de riesgo
A partir de la información anterior, podemos resumir brevemente los grupos de personas con mayor riesgo de desarrollar síndrome metabólico.
- Personas con sobrepeso u obesidad, con acumulación excesiva de grasa, especialmente alrededor de la cintura
- Personas con un estilo de vida inactivo (poca actividad física, sedentarismo)
- Personas que han desarrollado resistencia a la insulina
- Personas con diabetes o antecedentes familiares de diabetes
- Ciertas razas o grupos étnicos. Por ejemplo, los hispanos tienen el mayor riesgo, seguidos de los blancos y luego de los negros
- Determinado sexo. Las mujeres tienen mayor riesgo de desarrollar el síndrome que los hombres.
- Personas que toman determinados medicamentos, como los que afectan al peso, la tensión arterial, el colesterol, los niveles de grasa en sangre, etc.
Prevención
Además del tratamiento propiamente dicho, se ha demostrado en la práctica una prevención adecuada.
La medida preventiva más básica que puede adoptarse para evitar la aparición o el empeoramiento de los síntomas y las manifestaciones es modificar el estilo de vida adoptado.
Basándose en numerosos estudios clínicos, puede afirmarse que cualquier intervención sobre los componentes individuales del síndrome metabólico tiene un impacto positivo sobre la morbilidad y la mortalidad globales.
Lea también: ¿Cómo prevenir las enfermedades cardiovasculares?
También son importantes las revisiones periódicas con un médico, durante las cuales se controlan los niveles de colesterol, grasas y azúcar en sangre, así como la tensión arterial.
Resumen de las medidas básicas para reducir el riesgo de desarrollar o empeorar el síndrome metabólico (tabla)
| Medidas preventivas para evitar el desarrollo del síndrome metabólico |
|
|
|
|
|
|
Los mismos procedimientos de modificación del estilo de vida se aplican posteriormente en el tratamiento no farmacológico del síndrome metabólico.
Además de los esfuerzos individuales, las medidas preventivas pueden incluir medidas más globales, como planes espaciales para promover estilos de vida activos, subvenciones para alimentos sanos, promoción de hábitos alimentarios saludables y educación de la población en alimentación sana, limitación de la publicidad de alimentos poco saludables, etc.
Se asocia una mayor prevalencia del síndrome metabólico a las poblaciones que viven en ciudades y en países desarrollados. Esta prevalencia se debe principalmente a un mayor consumo de alimentos hipercalóricos, junto con una falta de actividad física y un estilo de vida sedentario.

Síntomas
Su existencia se demuestra mediante una serie de pruebas clínicas (análisis de sangre).
El signo más típico y visible de la posible presencia del síndrome es un perímetro de cintura ancho causado por la grasa subcutánea acumulada.
Si un individuo tiene sobrepeso u obesidad, los síntomas asociados más comunes son:
- problemas respiratorios
- aumento de la sudoración
- ronquidos nocturnos
- dificultad para moverse y realizar actividades físicas
- fatiga
- dolor en las articulaciones y la columna vertebral
Las formas más graves de hipertensión arterial pueden manifestar
- dolor de cabeza
- mareo
- dificultad para respirar
- hemorragias nasales
En caso de niveles de glucosa en sangre excesivamente elevados
- sed intensa
- aumento de la diuresis (especialmente por la noche)
- fatiga
- visión borrosa
Sin embargo, estos síntomas son característicos de un aumento a largo plazo de la glucosa en sangre, y no se producen con un aumento a corto plazo. En el caso de niveles elevados de glucosa a largo plazo, ya se considera diabetes avanzada, que se considera una consecuencia negativa del síndrome metabólico.
Resumen de los síntomas mencionados
- Circunferencia de cintura ancha
- Sobrepeso
- Obesidad
- Problemas respiratorios
- Aumento de la sudoración
- Ronquidos nocturnos
- Dificultad para moverse y realizar actividades físicas
- Fatiga
- Dolores articulares y de columna
- Hipertensión arterial
- Dolor de cabeza
- Mareos
- Dificultad para respirar
- Hemorragias nasales
- Aumento de los niveles de glucosa en sangre
- Sed intensa
- Aumento de la diuresis (especialmente por la noche)
- Visión borrosa
- Aumento de los niveles de colesterol en sangre
- Dolor torácico
- Formación de coágulos sanguíneos
- Hígado graso asociado a inflamación
Diagnósticos
Se evalúa la presencia de cinco afecciones patológicas: tensión arterial elevada, hiperglucemia, exceso de grasa corporal en la zona de la cintura y niveles elevados de colesterol y triacilglicerol en sangre.
Para que a un paciente se le diagnostique síndrome metabólico, deben estar presentes al menos tres de estos trastornos, o más.
En la actualidad, las organizaciones sanitarias recomiendan varios enfoques para el diagnóstico del síndrome, que difieren en particular en cuanto a cuál se considera la causa principal del síndrome metabólico.
Además, difieren en los valores de corte de determinados parámetros bioquímicos que se determinan en el diagnóstico y que indican un estado de enfermedad.
Resumen de los criterios de diagnóstico del síndrome metabólico recomendados por las organizaciones sanitarias (tabla)
| Recomendaciones de la OMS (1999) | |
| Presencia de resistencia a la insulina o un nivel de glucosa en ayunas >6,1 mmol/l (110 mg/dl) concurrente con dos o más de las siguientes condiciones: | |
| Colesterol HDL | Hombres: <0,9 mmol/l (35 mg/dl) Mujeres: <1,0 mmol/l (40 mg/dl) |
| Triacilgliceroles | >1,7 mmol/l (150 mg/dl) |
| Proporción cintura/cadera | Hombres: >0,9 Mujeres: >0,85 |
| Índice de masa corporal (IMC) | >30 kg/m2 |
| Tensión arterial | >140/90 mmHg |
| Programa Nacional de Educación sobre el Colesterol (National Cholesterol Education Program, Adult Treatment Panel III, 2005) | |
| Presencia de tres o más de las siguientes afecciones: | |
| Glucosa en ayunas | >5,6 mmol/l (100 mg/dl) o tratamiento en curso con medicamentos hipoglucemiantes |
| Colesterol HDL | Hombres: <1,0 mmol/l (40 mg/dl) Mujeres: <1,3 mmol/l (50 mg/dl) o tratamiento en curso con medicamentos para reducir el colesterol |
| Triacilgliceroles | > 1,7 mmol/l (150 mg/dl) o tratamiento en curso con medicamentos para reducir las grasas en sangre |
| Perímetro de la cintura | Hombres: >102 cm Mujeres: >88 cm |
| Tensión arterial | >130/85 mmHg o tratamiento en curso con medicación hipotensora |
| Recomendaciones de la Federación Internacional de Diabetes (2006) | |
| Circunferencia de la cintura >94 cm en hombres o >80 cm en mujeres concomitante con dos o más de las siguientes condiciones: | |
| Glucosa en ayunas | >5,6 mmol/l (100 mg/dl) O diabetes diagnosticada |
| Colesterol HDL | Hombres: <1,0 mmol/l (40 mg/dl) Mujeres: <1,3 mmol/l (50 mg/dl) O tratamiento en curso con fármacos hipocolesterolemiantes |
| Triacilgliceroles | >1,7 mmol/l (150 mg/dl) o tratamiento en curso con medicamentos para reducir las grasas en sangre |
| Tensión arterial | >130/85 mmHg o tratamiento en curso con medicación para reducir la tensión arterial |

Curso
Las alteraciones patológicas características del síndrome metabólico surgen gradualmente, deben ser continuas y estar presentes durante un largo periodo de tiempo para manifestarse de forma visible en el organismo.
Las alteraciones pueden desarrollarse independientemente unas de otras, pero en la mayoría de los casos se acumulan unas sobre otras. Una alteración se acumula sobre otra alteración preexistente, lo que se asemeja a una reacción en cadena.
Sólo se habla de síndrome metabólico cuando un individuo presenta al menos tres o más de estos trastornos en paralelo.
En el síndrome metabólico, no observamos síntomas típicos, visibles exteriormente, que apunten a un posible problema.
Por lo general, los síntomas sólo son perceptibles cuando se produce un empeoramiento significativo de uno de los componentes del síndrome, como una tensión arterial excesivamente alta o unos niveles de glucosa excesivamente elevados.
La aparición y posterior progresión del síndrome metabólico está estrechamente relacionada con el estilo de vida del individuo. Un estilo de vida inadecuado, combinado con una ingesta alimentaria desequilibrada y la falta de ejercicio, está provocando una incidencia cada vez mayor de problemas de peso.
Un signo revelador que puede indicar el riesgo de síndrome metabólico es el exceso de grasa concentrado principalmente alrededor de la cintura del paciente.
Aunque la mayoría de los componentes del síndrome metabólico no son evidentes a primera vista, su reconocimiento precoz es un factor crítico para mantener un cuerpo sano y funcional.
Por ello, no conviene olvidarse de las revisiones preventivas periódicas con el médico, que pueden ayudar a detectar un problema invisible a primera vista.
Síndrome metabólico en niños
La incidencia del síndrome metabólico no es excepcional en la población pediátrica. A medida que aumenta el número de niños con sobrepeso (incluso obesos), se observa una mayor incidencia de alteraciones metabólicas.
La causa principal de la obesidad en los niños es la misma que en los adultos: una disparidad entre la ingesta y el gasto de energía.
La obesidaden la infancia, o el exceso de tejido adiposo en relación con otros órganos, provoca fluctuaciones tanto en el metabolismo de las grasas como en el de los azúcares.
Estas fluctuaciones, junto con la obesidad y la presión arterial elevada asociada, conducen al desarrollo del síndrome metabólico en los niños.
Los métodos de diagnóstico del síndrome en la población pediátrica son similares a los de los adultos, con diferencias en los valores umbral de algunos parámetros bioquímicos.
Actualmente, se recomienda diagnosticar el síndrome según los criterios de la Federación Internacional de Diabetes, que considera la obesidad como la causa principal de la aparición y el desarrollo del síndrome metabólico en los niños.
El diagnóstico sólo se realiza en niños de 10 a 16 años. No se recomienda el diagnóstico en niños más pequeños. Los pacientes mayores de 16 años ya están sujetos a los mismos criterios que los adultos.
Resumen de los criterios de diagnóstico del síndrome metabólico en niños (tabla)
| Recomendaciones de la Federación Internacional de Diabetes | |
| Obesidad central - perímetro de cintura ≥90 cm concomitante con dos o más de las siguientes condiciones: | |
| Glucosa en ayunas | ≥5,6 mmol/l o tratamiento en curso con medicamentos hipoglucemiantes |
| Colesterol HDL | ≤1,03 mmol/l |
| Triacilgliceroles | ≥1,7 mmol/l |
| Tensión arterial | ≥130/85 mmHg |
Cuánta energía consumimos en nuestra dieta:
Tablas de calorías: ¿cuáles son los valores nutricionales/nutrientes de los alimentos?
Cómo se trata: Síndrome metabólico
Tratamiento: para el síndrome metabólico, un cambio en el estilo de vida y sólo entonces una cura
Mostrar másDebate de expertos sobre las causas y consecuencias de la enfermedad - vídeo
Síndrome metabólico es tratado por
Síndrome metabólico es examinado por
Otros nombres
Recursos interesantes
Relacionado










