- detskaonkologia.info
- linkos.cz - Leucemia en la infancia
- solen. sk - Leucemia aguda: lo que debe saber un médico de cabecera
- solen.cz - Biopsia de médula ósea en la neoplasia mieloproliferativa: ¿necesidad o supervivencia?
- solen. sk - Tratamiento de la leucemia linfocítica crónica recidivante y refractaria
- solen. sk - Nuevas perspectivas en citogenética y clasificación de la leucemia linfoblástica aguda infantil
- solen. sk - La vida después del tratamiento oncológico de los pacientes pediátricos
- Hematología clínica, Sakalova et al., 2010
- Fundamentos de inmunología, Hořejší y Bartůňková, 2009
- Fisiología médica, Javorka y otros, 2001
Leucemia: ¿por qué se produce y cuáles son sus síntomas? + Diagnóstico
¿Qué es la leucemia, por qué se produce y cómo se manifiesta? ¿Qué se utiliza en el diagnóstico y cuál es el tratamiento?
Síntomas más comunes
- Malestar
- Dolor abdominal
- Dolor articular
- Dolor en las extremidades
- Fiebre
- Espiritualidad
- Depresión - estado de ánimo depresivo
- Acúfenos
- Taburete negro
- Dolor de huesos
- Erupción
- Sangre en el poder
- Encías sangrantes
- Sangrado
- Sudando
- Indigestión
- Náuseas
- Petechie
- Curación lenta de las heridas
- Heces con sangre - sangre en las heces
- Debilidad muscular
- La cabeza da vueltas
- Fatiga
- Vómitos de sangre
- Deterioro de la visión
- Aumento del tamaño de los ganglios linfáticos
- Agrandamiento del hígado
- Aumento de la temperatura corporal
Características
En este artículo encontrará lasrespuestas a estas y otras preguntas.
La sangre se ha considerado un símbolo de vida desde la antigüedad.
La sangre circula por todo el cuerpo a través del torrente sanguíneo y conecta todos los tejidos del organismo.
En la literatura también se la denomina "órgano líquido".
Tiene un papel importante e insustituible: transporta oxígeno, sustancias vitales a las células y excreta los "desechos" metabólicos a los distintos órganos.
Por ello, las enfermedades del sistema hematopoyético dañan gravemente el cuerpo humano. ¿Cómo? Siga leyendo.
¿Qué es la leucemia?
En pocas palabras: la leucemia es un cáncer de la sangre.
Es un cáncer maligno del sistema hematopoyético del cuerpo humano.
En 2020 se diagnosticaron 474.519 nuevos casos de leucemia en todo el mundo en ambos sexos (estadísticas de la OMS).
La incidencia de la leucemia en el ser humano aumenta con la edad.
Características de la leucemia
La leucemia está causada por la proliferación clonal de células madre hematopoyéticas en la médula ósea.
Se produce una transformación maligna (maligna) incontrolada del llamado linaje mieloide o linfoide de las células sanguíneas.
Puede adoptar formas agudas y crónicas.
En consecuencia, puede distinguirse entre leucemia mieloblástica o linfoblástica aguda y leucemia mieloide o linfocítica crónica.
La leucemia mieloblástica aguda se da predominantemente en adultos, mientras que la leucemia linfoblástica aguda predomina en niños.
Las células leucémicas pierden su capacidad de maduración, lo que se denomina diferenciación.
Los clones malignos inmaduros de células sanguíneas no tienen las mismas capacidades que las células sanas y se suprime la hematopoyesis fisiológica.
La base de los clones malignos pueden ser células madre normales o células madre transformadas malignamente.
Las células inmaduras se denominan blastos, pasan a la sangre y pueden formar infiltrados difusos (dispersos) o nodulares (nodulares) en diversos órganos, como el hígado, el bazo, los ganglios linfáticos, etc. Esto crea focos secundarios.
Se trata de una enfermedad muy heterogénea. Es muy importante identificar el subtipo correcto de leucemia para que los pacientes puedan recibir a tiempo el tratamiento más eficaz.
Formación de la sangre (hemopoyesis)
Para comprender mejor la naturaleza de la leucemia, es esencial saber cómo funciona la formación de la sangre.
La formación de la sangre está sujeta a mecanismos complejos.
El desarrollo adecuado de las células sanguíneas es importante para el equilibrio, de modo que la médula ósea produzca suficientes células sanguíneas para el organismo.
Cuando se produce una inflamación, una lesión u otra enfermedad, la médula ósea responde con flexibilidad y repone las células sanguíneas. Si cesa la causa del aumento de la producción, ésta debe reducirse a la normalidad.
El inicio del desarrollo de las células sanguíneas se basa en la llamada célula madre pluripotente, que condiciona más de un tipo celular.
Durante la vida de una persona, una célula madre pluripotente es capaz de autorrenovarse ilimitadamente. Tras dividirse, una de ellas sigue siendo una célula pluripotente y la otra está destinada a convertirse en una forma madura de célula sanguínea.
Todo el proceso de maduración (diferenciación) es complejo. Surgen diferentes formas de desarrollo de las células sanguíneas.
El linaje mieloide da lugar a monocitos, neutrófilos, eosinófilos, basófilos, también células dendríticas, plaquetas y eritrocitos.
El linaje linfoide produce linfocitos T, linfocitos B y células NK.
Una descripción y explicación más detallada de las diferentes formas y mecanismos inmunológicos es extensa. En este artículo explicaremos brevemente los tipos básicos de células sanguíneas.
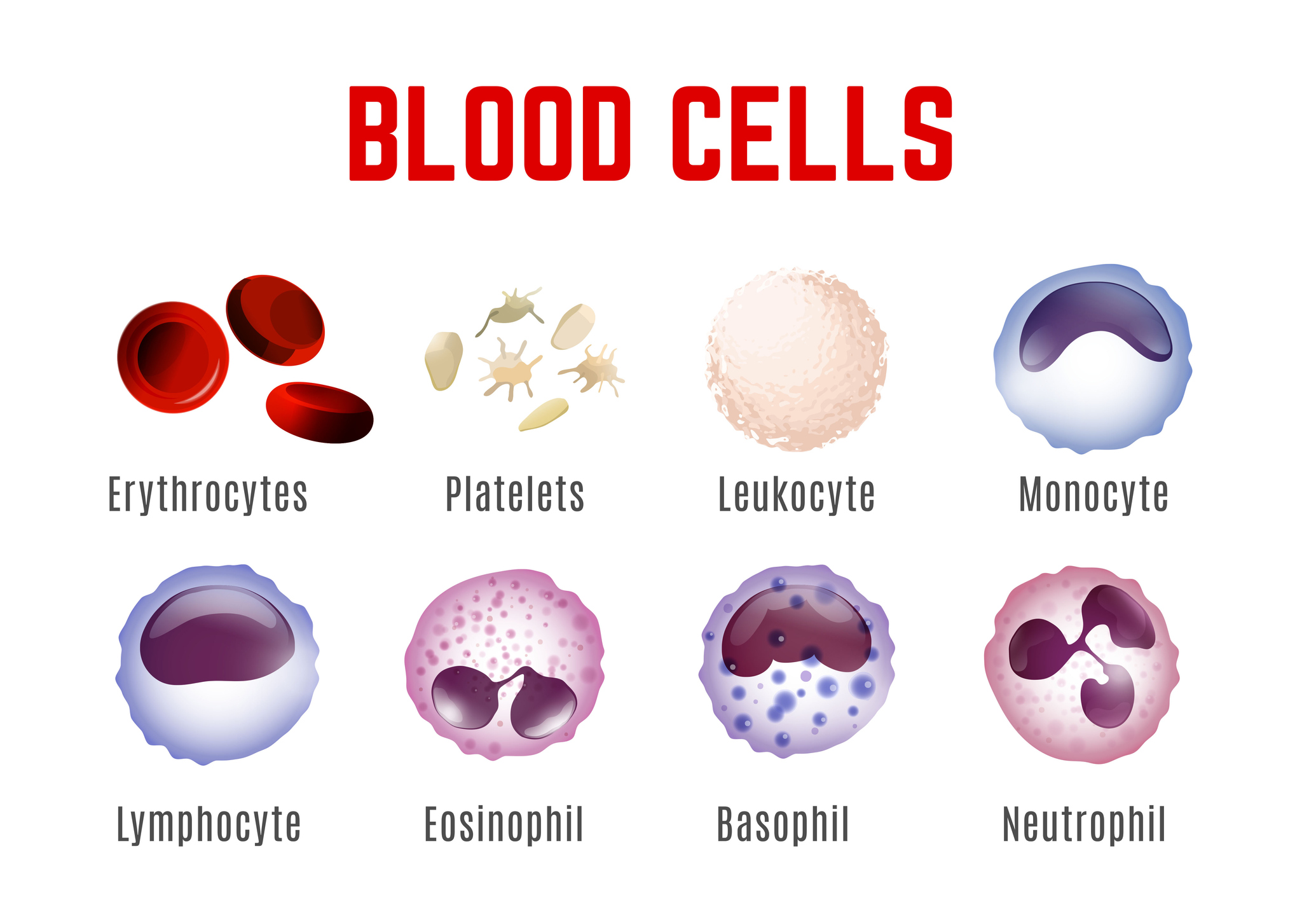
¿Qué células sanguíneas básicas conocemos?
Distinguimos entre glóbulos blancos (leucocitos), glóbulos rojos (eritrocitos) y plaquetas (trombocitos).
Los eritrocitos son los principales responsables del transporte de los gases de la sangre (oxígeno y dióxido de carbono). El pigmento rojo de la sangre, la hemoglobina, es un componente de los eritrocitos.
Los leucocitos tienen una función insustituible en la inmunidad humana.
Las plaquetas desempeñan un papel clave en el proceso de coagulación de la sangre, favoreciendo la cicatrización de heridas o los procesos inflamatorios.
¿Dónde se forma la sangre? ¿Qué es la médula ósea?
La médula ósea es un tejido que se encuentra en el interior de los huesos y tiene una estructura gelatinosa.
La formación de la sangre tiene lugar en la médula ósea.
La médula ósea es la "fábrica" de producción de células sanguíneas.
La médula ósea roja activa se va sustituyendo gradualmente en las partes periféricas del esqueleto a medida que envejecemos. Las células grasas se infiltran en esta médula, que recibe el nombre de médula amarilla inactiva.
Está directamente influenciada por las células del sistema inmunitario y de otros tejidos y órganos, e indirectamente por la regulación nerviosa y hormonal.
Las citoquinas, que actúan como mensajeros en el organismo, tienen una influencia importante.
Transmiten información única entre las células del sistema inmunitario y las células de otros órganos a las células diana.
Tienen diversas funciones biológicas:
- pueden influir en la maduración de las células sanguíneas
- intervienen en las defensas del organismo
- pueden influir en la proliferación celular
- influir en el curso de la inflamación
Causas
Las causas de la leucemia son
- factores genéticos
- influencias ambientales (factores epigenéticos)
- radiaciones, sustancias químicas (tintes, disolventes orgánicos, fertilizantes)
- fármacos
- virus
Síntomas
- Fatiga rápida, debilidad.
- palidez
- dificultad para respirar incluso con esfuerzos leves, agotamiento
- síntomas hemorrágicos, mayor tendencia a sangrar por las encías, la nariz, hematomas por todo el cuerpo de tamaño variable, pueden ser en los pies, las uñas, hemorragias de órganos, etc.

A menudo se producen hemorragias incluso con pequeñas heridas, como un simple rasguño:
- Temperatura elevada, fiebre (¡la fiebre durante varios días puede no ser leucemia!)
- Mayor tendencia a las infecciones
- Los síntomas de infección son una complicación frecuente de la leucemia. Las infecciones suelen afectar a las vías urinarias, los pulmones, la piel, las mucosas, etc.
- Síntomas de reducción del flujo sanguíneo (llamado síndrome de hipoperfusión). Las masas de células leucémicas alteran la microcirculación y se produce la obstrucción (oclusión) de los vasos sanguíneos. Se producen daños en los órganos vitales. Cuando se altera el suministro de sangre al cerebro, pueden producirse trastornos del habla, de la visión, de la movilidad con diversos grados de consciencia y otros.
- Trombosis venosa por aumento de la coagulación sanguínea
- Sensación de abdomen hinchado, presión, saciedad prematura, estreñimiento. A menudo se produce un marcado agrandamiento del hígado y/o del bazo, denominado hepatoesplenomegalia.
- Dolor, a menudo óseo, en la zona de la pared torácica.
- Manifestaciones asociadas a alteraciones metabólicas, trastornos minerales, disfunción renal. Hay descomposición tumoral de las células leucémicas.
- Pérdida de peso
La pérdida de peso en el cáncer es gradual, regular o rápida. Los pacientes señalan que a menudo pierden peso a pesar de una ingesta alimentaria adecuada. Por el contrario, la pérdida de peso puede ir acompañada de falta de apetito y reducción de la ingesta de alimentos.
Diagnósticos
La base es un examen general del paciente realizado por un médico generalista.
Durante el examen, debe realizarse un hemograma completo.
En el laboratorio también se comprueba si las células sanguíneas presentan cambios anormales, atipia y presencia de blastos.
En el laboratorio, buscamos cambios en el número de glóbulos blancos (leucocitos): un aumento del número (llamado leucocitosis) o una disminución del número (leucocitopenia). Puede haber anemia (anemia) o cambios en el número de plaquetas (la falta de plaquetas es trombocitopenia).
En las leucemias crónicas, solemos encontrar una leucocitosis extrema.
Un aumento marcado del recuento de glóbulos blancos no indica inmediatamente una leucemia.
Existe la llamada reacción leucemoide: recuentos muy elevados de leucocitos, por ejemplo, en infecciones graves, neumonía, envenenamiento de la sangre, meningitis, quemaduras, tumores, aplicación de medicamentos especiales.
El paciente debe someterse a un examen básico de imagen: radiografía de tórax, ecografía abdominal, posible aumento de los ganglios linfáticos. A continuación, se le deriva a un hematólogo que dirige el tratamiento.
Está indicada una biopsia de médula ósea y, a menudo, otras pruebas de imagen como TAC (tomografía computarizada), IRM (resonancia magnética) o PET-TAC (tomografía por emisión de positrones) y otras.
Las pruebas genéticas moleculares para clasificar un tipo más específico de leucemia son habituales.
El examen también puede incluir un diagnóstico de linfoma (en la LLA). se realiza para detectar una posible infiltración leucémica de las meninges.
Biopsia de médula ósea (trepanobiopsia)
¡No tenga miedo a la biopsia de médula ósea!
Las ideas preconcebidas y la falta de información hacen de la biopsia de médula ósea un "espantajo" innecesario.
Puede ser un paso hacia un diagnóstico muy precoz y una intervención quirúrgica que salve vidas.
Proporciona una información única sobre el sistema hematopoyético.
No existe ningún espejo diagnóstico equivalente a este método diagnóstico.
Hay demasiado miedo en nuestra sociedad. El miedo suele retrasar el procedimiento.
Que la enfermedad se diagnostique precozmente o sólo cuando los clones leucémicos infestan el organismo marca la diferencia en el pronóstico.
La biopsia de médula ósea es un procedimiento invasivo. En la medicina actual, los riesgos son mínimos.
Sólo la realiza un médico especialista cualificado, con experiencia y formación especial.
Durante una biopsia se obtiene una muestra de tejido de la médula ósea que permite confirmar un proceso canceroso (maligno).
Determina el tipo exacto de leucemia, excluye cambios reactivos en el sistema hematopoyético que puedan simular una afección maligna, muestra cambios morfológicos en la médula ósea, proporciona material para posibles análisis genéticos y permite un tratamiento específico del paciente.
Se realiza con una aguja especial, larga y hueca, de un lugar específico, normalmente la escápula de la cadera o el esternón, y se toma bajo anestesia local.
Una punción de médula ósea dura unos 3 minutos, una biopsia de médula ósea unos 5 minutos.
Curso
La enfermedad puede progresar de un síntoma a otro y los síntomas aumentan gradualmente.
En las leucemias agudas, los síntomas suelen aparecer de forma violenta.
La leucemia mieloblástica aguda no tratada tiene un curso clínico rápido y puede causar la muerte en cuestión de días o meses.
En muchos pacientes, los síntomas iniciales duran menos de 3 meses.
La leucemia mieloblástica aguda puede estar asociada a citopenia en el síndrome preleucémico años antes de que se manifieste la leucemia.
La citopenia en el hemograma indica un menor número de células sanguíneas, es decir, anemia.
Las manifestaciones de las leucemias crónicas pueden ser muy sutiles al principio o no presentar síntomas.
En las leucemias crónicas, la llamada fase crónica puede durar varios años sin síntomas, detectarse incidentalmente o producirse durante la fase de transformación en una forma más agresiva.
En leucemia encontrará los siguientes términos.
La remisión de la enfermedad es una condición en la que el tumor está suprimido por el tratamiento.
Puede haber una supresión parcial, lo que se denomina remisión parcial, o una supresión completa y una remisión completa.
Recaída significa que tras la eliminación o reducción inicial del crecimiento tumoral, la enfermedad se ha reactivado.
La progresión de la enfermedad se refiere al crecimiento, agrandamiento y avance del tumor.
La enfermedad injerto contra huésped es una reacción del injerto contra el huésped durante el trasplante.
Leucemia en niños
La leucemia es la neoplasia maligna más frecuente en la infancia.
El tratamiento y el pronóstico han mejorado radicalmente gracias a la investigación intensiva.
El tipo más común de leucemia en niños es la leucemia linfoblástica aguda (LLA).
Representa aproximadamente el 80% de los casos y su mayor incidencia se da entre los 2 y los 5 años de edad.
El comportamiento biológico de la LLA en los niños difiere del de los adultos.
La leucemia mieloblástica aguda (LMA) tiene peor pronóstico que la LLA y representa una minoría de los casos.
Las leucemias crónicas en la infancia son menos frecuentes.
Se ha descrito un mayor riesgo de leucemias infantiles en asociación con los rayos X durante el embarazo materno y también aproximadamente 5-10 años después del tratamiento citostático de otras neoplasias.
También se ha descrito una mayor incidencia de leucemia en trastornos genéticos congénitos, por ejemplo, el síndrome de Down presenta un riesgo 56 veces mayor de leucemia a los 4 años de edad.
En la mayoría de los casos, se desconoce el factor causal exacto.
Las pruebas citogenéticas suelen revelar mutaciones que se han acumulado en las células y han causado la leucemia.
Síntomas de la leucemia en niños
- Temperatura elevada hasta fiebre, signos de infección, no responden a los fármacos habituales que controlan la temperatura elevada
- Los niños están letárgicos, somnolientos
- Manifestaciones hemorrágicas (mencionadas anteriormente)
- Dolor al caminar, cojera (médula ósea infiltrada)
El niño puede incluso negarse a caminar.
- Presión, dolor en el abdomen cuando el hígado, el bazo y/o los ganglios linfáticos están agrandados
- Los resultados de laboratorio pueden ser inicialmente sin cambios significativos, pueden no contener células leucémicas
- Anemia leve, ligera disminución de glóbulos blancos y plaquetas, pero desarrollo gradual de cambios con el tiempo
- La disminución de glóbulos blancos se observa con más frecuencia que el aumento de leucocitos
- Otros síntomas descritos anteriormente
Tratamiento en niños
El tratamiento en niños es un proceso difícil y requiere un equipo de primera categoría formado por muchos especialistas.
La base del tratamiento es la quimioterapia. La radiación (radioterapia) y la cirugía sólo se utilizan en el tratamiento de algunos pacientes. Inicialmente se administra un tratamiento intensivo y posteriormente un tratamiento de mantenimiento, cuya duración aproximada es de dos años.
La terapia dirigida es objeto de ensayos clínicos. Su uso es posible en determinadas indicaciones, por ejemplo en la LLA con detección de una mutación del cromosoma Filadelfia.
En los niños en los que la remisión dura más de cinco años, la leucemia raramente reaparece, pero no está completamente excluida. En estos niños, existe esencialmente una curación.
Tras el tratamiento del cáncer, sigue siendo importante mantener a los pacientes bien informados sobre su estado de salud, las opciones y los intervalos de seguimiento, y la prevención o el tratamiento de las secuelas tardías.
El seguimiento del paciente joven una vez alcanzada la edad adulta pasa de manos del oncólogo pediátrico al oncólogo de adultos, por lo que es esencial una buena cooperación.
Un equipo especializado ofrece una amplia asistencia y, si es necesario, incluso se desplaza al domicilio del paciente para administrarle el tratamiento.
Pronóstico de la leucemia
El pronóstico de los pacientes con leucemia varía principalmente en función del tipo de leucemia, del diagnóstico precoz o tardío, de la respuesta al tratamiento de primera línea, de la calidad y duración de la respuesta al tratamiento, de la edad, de las comorbilidades del paciente y de las complicaciones asociadas, así como de los factores pronósticos, de los cuales los más importantes son las anomalías citogenéticas.
Los distintos tipos de leucemias pueden tener pronósticos diferentes en adultos y niños (por ejemplo, la LLA).
Donación de sangre
Donar es lo más hermoso que puede hacer una persona....
¿Por qué donar sangre?
Tu sangre puede salvar la vida de alguien.
En particular, los pacientes con leucemia u otros tipos de cáncer presentan graves síntomas hemorrágicos asociados a esta insidiosa enfermedad y son remitidos para recibir ayuda.
Tras una transfusión de sangre, pueden respirar correctamente y volver a luchar.
Quizá un día tú también necesites ayuda...
Ayuda y dona una gota de sangre...

Cómo se trata: Leucemia
Tratamiento de la leucemia
Mostrar másLeucemia es tratado por
Otros nombres
Recursos interesantes
Relacionado










