- Introducción a la enfermería obstétrica y pediátrica: Gloria Leifer
- Ginecología y obstetricia modernas - ginecología ambulatoria: Pavel Calda
- Memorix - Ginecología: Thomas Rabe
- Solen. sk - Aspectos psicosociales de la infertilidad: Linda Katona, PhD.
- solen.sk - Tendencias actuales en el tratamiento de la infertilidad con métodos de reproducción asistida.
- clevelandclinic.org - Infertilidad en la mujer
- womenshealth.gov - Infertilidad
- webmd. com - Su guía sobre la infertilidad femenina
- mayoclinic. org - Infertilidad femenina
Infertilidad femenina: qué significa y cuáles son sus causas + Diagnóstico

Infertilidad femenina significa incapacidad para concebir.
Características
Aproximadamente el 10% de las mujeres sufren alguna forma de infertilidad.
La infertilidad afecta a 60-80 millones de personas en todo el mundo, la mitad de las cuales siguen sin tener hijos a lo largo de su vida.
En todo el mundo, el 35% de los casos son masculinos, el 50% femeninos, el 5% se deben a la compatibilidad de la pareja y el 10% son de origen desconocido.
La infertilidad es un tema que preocupa a muchas parejas que desean tener un hijo. Este tema conlleva muchas emociones negativas que afectan a la psique y la salud del individuo. En los últimos tiempos, la infertilidad ha ido en aumento. La infertilidad se define como una condición en la que la concepción no se ha producido incluso después de un año de relaciones sexuales sin protección.
La infertilidad en la mujer es multifactorial. Los primeros problemas de disminución de la fertilidad suelen aparecer después de los 35 años y, a partir de los 40, la fertilidad disminuye de forma bastante significativa.
La infertilidad puede adoptar varias formas.
La infertilidad primaria se caracteriza por una situación en la que la pareja ha mantenido relaciones sexuales sin protección al menos dos veces por semana y no ha logrado concebir un hijo al cabo de un año.
La infertilidad secundaria es la misma condición, pero la pareja ya ha concebido un hijo en el pasado.
La fecundación se produce correctamente si el aparato reproductor funciona correctamente.
¿Cómo se produce la fecundación?
- La fecundación se produce durante las relaciones sexuales por la fusión de las células sexuales masculinas y femeninas.
- Un ovario sano libera un óvulo maduro durante la ovulación.
- El óvulo liberado se introduce en la trompa de Falopio a través de una abertura en forma de embudo.
- Los espermatozoides atraviesan el revestimiento del útero hasta el ovario, donde se encuentran con el óvulo y esperan la fecundación.
- Tras la fecundación, el óvulo continúa su viaje por la trompa de Falopio hasta el útero.
- El óvulo fecundado se adhiere al revestimiento uterino, donde anida y crece.
Más información en este artículo:
¿Cómo se fecunda el óvulo y cuánto tarda en anidar?La fertilidad depende de la formación regular del óvulo maduro, su viaje del ovario al útero y la disposición del revestimiento uterino.
La infertilidad se define como una pareja que no ha tenido un hijo mediante relaciones sexuales sin protección en el plazo de un año. Si la mujer tiene 35 años o más, la infertilidad puede diagnosticarse a los 6 meses.
La infertilidad supone una gran carga psicológica, ya que es una de las experiencias más dolorosas de la vida.

Muchas mujeres experimentan la infertilidad llenas de tristeza y depresión y ven la maternidad como una meta en sus vidas. Para los hombres, la infertilidad está más asociada a sentimientos de decepción. Es una situación estresante para ambos miembros de la pareja.
Descubrir la infertilidad conlleva sentimientos de culpa, autoinculpación por comportamientos sexuales pasados como el aborto y las enfermedades venéreas. Tras tratamientos repetidos y sin éxito, suelen aparecer la negación, la ira y la depresión. Más tarde, las parejas empiezan a plantearse alternativas como la inseminación artificial, la adopción o la vida sin un hijo.
Causas
Las causas más comunes de infertilidad incluyen
- Trastornos de la ovulación - 25%.
- Endometriosis - 15%.
- Adherencias pélvicas - 12
- Obstrucción de las trompas de Falopio - 11
- Otras anomalías de las trompas de Falopio o del útero - 11%.
- Hiperprolactinemia - 7
Trastorno de la ovulación
El trastorno de la ovulación se produce cuando el ovario no libera un óvulo.
Se produce tras un desequilibrio hormonal, trastornos alimentarios, abuso de sustancias, enfermedad tiroidea, estrés o tumores hipofisarios.
La ovulación normal depende de la sincronización e interacción precisas del hipotálamo, la hipófisis y el ovario. Si el hipotálamo o la hipófisis no estimulan suficientemente al ovario, no se producirá la liberación del óvulo.
En un ovario alterado, la estimulación hormonal puede ser correcta, pero el ovario no responde. La quimioterapia, el alcoholismo y el tabaquismo impiden una ovulación normal. A veces, el problema es la aparición precoz de la menopausia.
También puede haber un problema con el número y la calidad de los óvulos.
Las mujeres nacen con todos los óvulos que se han desarrollado durante el desarrollo intrauterino. Algunas mujeres se quedan sin óvulos, lo que suele ocurrir antes de la menopausia.
Los óvulos afectados tienen un número incorrecto de cromosomas, por lo que no pueden fecundarse ni desarrollarse en un feto sano. Esta afectación ovárica suele ser accidental, pero se hace más frecuente a medida que la mujer envejece.
Síndrome de ovario poliquístico (SOP).
Provoca un desequilibrio hormonal. Suele asociarse a obesidad, vello corporal anormal, acné y es una de las causas comunes de infertilidad femenina.
La insuficiencia ovárica primaria suele estar causada por una pérdida prematura de óvulos o una reacción autoinmune debida a la genética, pero también tras superar un cáncer con quimioterapia posterior.
Problemas con el útero
En este grupo se incluye la aparición de pólipos (crecimientos en el revestimiento del útero), fibromas (tumores benignos), adherencias localizadas en el interior del útero, quistes, que son frecuentes en el útero. Estas patologías pueden bloquear las trompas de Falopio por su crecimiento o provocar trastornos de implantación del óvulo fecundado.
Un trastorno uterino puede ser congénito, por ejemplo, un tabique. En este caso, existe una obstrucción en el útero, cuya causa suele ser un útero hendido. También puede haber otros trastornos de la forma del útero.
Trastorno cervical causado por un defecto hereditario o por daños en el cuello uterino.
En algunos casos, el moco cervical no produce el tipo de moco que permite que los espermatozoides se desplacen por el cuello uterino, lo que impide que los espermatozoides se desplacen hasta el útero y hasta el óvulo liberado y su posterior fecundación.
Trastorno de las trompas de Falopio
Las infecciones que tienen lugar en la zona pélvica pueden provocar la cicatrización o incluso la adherencia de las trompas de Falopio. En este caso, su permeabilidad se ve afectada. Los problemas de las trompas de Falopio suelen producirse tras enfermedades inflamatorias pélvicas causadas por enfermedades de transmisión sexual como la clamidia y la gonorrea.
Las trompas de Falopio pueden estar parcial o totalmente pegadas. Cuando están parcialmente pegadas, la trompa de Falopio es transitable para los espermatozoides, pero no para el tamaño del óvulo. En este caso, suele producirse una fecundación ectópica.
Trastornos hipotalámicos
Disfunción hipotalámica. El hipotálamo produce las hormonas FSH (hormona foliculoestimulante) y LH (hormona luteinizante), encargadas de favorecer la ovulación. Con estrés elevado, obesidad o, por el contrario, bajo peso, la producción de estas hormonas puede verse alterada, interfiriendo así en la ovulación.
Un síntoma común es la interrupción del ciclo o incluso la ausencia de menstruación.
Hiperprolactinemia
La glándula pituitaria puede producir cantidades excesivas de prolactina en el cuerpo de una mujer. La producción excesiva de prolactina reduce la producción de la hormona estrógeno y esto causa infertilidad.
La infertilidad congénita se refiere a una condición en la que no hay posibilidad de quedarse embarazada debido a un trastorno congénito. Esto ocurre, por ejemplo, en el síndrome de Turner, en el que a la mujer le falta un cromosoma X y, por tanto, la actividad de las glándulas sexuales está restringida.
Causas que aumentan y provocan la infertilidad
- Salud, estilo de vida y edad de la mujer
- La edad de la mujer reduce las posibilidades de embarazo y se convierte en un factor común de infertilidad. Las mujeres mayores de 35 años son las que corren más riesgo, ya que tienen un recuento reducido de óvulos, más óvulos con un número anormal de cromosomas y un mayor riesgo de sufrir problemas de salud.
- Trastornos hormonales que impiden la ovulación (enfermedades de las glándulas endocrinas)
- Ciclo menstrual anormal
- Obesidad
- Bajo peso
- Ejercicio extremo y la consiguiente cantidad limitada de grasa subcutánea
- La endometriosis puede impedir que el óvulo anide o bloquear las trompas de Falopio con su crecimiento
- Enfermedades autoinmunes de la mujer, en las que se forman anticuerpos contra, por ejemplo, el esperma, los óvulos o los embriones
- Enfermedades de transmisión sexual
- Abuso de sustancias
- Tabaquismo
- Mujeres tras un embarazo ectópico
Prevención
La prevención de la aparición de enfermedades, de cualquier problema de salud, debe ser lo primero. Y es el estilo de vida el que ocupa un lugar importante.
Las medidas que tienen algún efecto son las siguientes
- Mantener un peso saludable. Ejercicio y actividad física razonables. El ejercicio extenuante más de 5 horas a la semana reduce la ovulación.
- Dejar de fumar. Fumar tiene un efecto adverso sobre la fertilidad y la salud.
- No beber alcohol. El consumo excesivo de alcohol reduce la fertilidad.
- Estilo de vida saludable y evitar el estrés. El estrés también tiene un efecto muy adverso sobre la fertilidad.
Síntomas
La infertilidad secundaria es una afección en la que la pareja ya ha tenido descendencia junta en el pasado.
La infertilidad primaria es una afección en la que la pareja nunca ha podido concebir un hijo.
En las mujeres, suele asociarse a un trastorno del ciclo menstrual. El sangrado menstrual es ausente, irregular o el ciclo es demasiado largo (más de 35 días) o corto (menos de 21 días). Estos síntomas pueden significar que no se está ovulando.
En algunos casos, puede no haber signos ni síntomas.
Sin embargo, la infertilidad suele provocar cambios y trastornos del estado de ánimo, o depresión. El impacto psicológico general sobre la mujer y la pareja es bastante grande.
Diagnósticos
Tras los intentos infructuosos de inseminación, el ginecólogo le preguntará por su ciclo menstrual, si es normal, regular, doloroso, embarazos anteriores, abortos, dolor pélvico, sangrado vaginal y flujo.
También comprobará si ha padecido infecciones pélvicas o enfermedades de transmisión sexual.
Otra pregunta muy importante es cuánto tiempo llevan los miembros de la pareja intentando concebir y con qué frecuencia han mantenido relaciones sexuales sin protección.
En función de las respuestas a estas preguntas, se realizan una serie de exámenes.
Examen de la ovulación
El método de medición de la temperatura basal se considera demasiado largo y no del todo fiable.
El nivel de la hormona progesterona se toma el día 21 del ciclo.
El crecimiento del folículo se controla y evalúa mediante foliculometría ecográfica. Puede detectarse a partir del séptimo día del ciclo. Su crecimiento debe ser de aproximadamente 2 mm al día. Con un tamaño de 17-25 mm se produce la ovulación.
El siguiente examen es la microabrasión endometrial, que toma una muestra del revestimiento uterino en el momento de la ovulación y evalúa la disposición del revestimiento uterino para el asentamiento del óvulo fecundado.
La determinación de la hormona luteinizante LH como indicador de la ovulación se realiza mediante una tira de orina. La ovulación se produce 32-36 horas después de alcanzar el nivel máximo de LH.
Se realizan análisis de sangre para detectar el VIH y las hepatitis B y C, así como pruebas de detección de la sífilis y otras enfermedades de transmisión sexual.
Las pruebas hormonales incluyen niveles de hormonas en sangre
- La hormona foliculoestimulante (FSH) indicará el estado de fertilidad. Se toma el día 3 del ciclo. Los valores no deben superar las 10 mlU/ml. Si se superan, existe una alta probabilidad de fallo ovárico oculto. La ovulación es posible en estas mujeres, pero la probabilidad de fecundación es baja. Con un valor inferior, se espera un menor número de folículos y un deterioro de su calidad.
- Estradiol E2 es una hormona producida por los ovarios. Se recoge el día 3 del ciclo en combinación con la recogida de FSH para detectar la ovulación, diagnosticar la infertilidad, los trastornos del ciclo menstrual y el inicio de la menopausia.
- La hormona luteinizante LH promueve la producción de progesterona y testosterona, promueve la formación del cuerpo lúteo y la ovulación. Junto con la FSH, la LH es esencial para el desarrollo del folículo. Se recoge para detectar la ovulación, diagnosticar la infertilidad, trastornos del ciclo menstrual. Es importante para el diagnóstico de ovarios poliquísticos.
- La prolactina es una hormona de la hipófisis. Se recoge para evaluar trastornos del ciclo menstrual, detectar disminución de la función ovárica, diagnosticar infertilidad y descartar hiperprolactinemia.
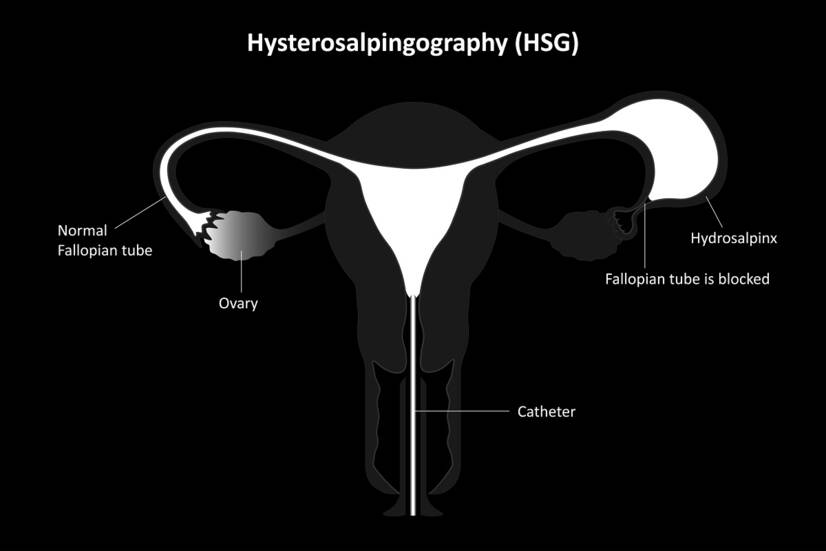
Histerosalpingografía (HSG). La ventaja es que el útero y las trompas de Falopio se examinan al mismo tiempo. Durante el examen, se inyecta un medio de contraste en el cuello uterino y se pasa a través del útero hasta la trompa de Falopio. A continuación, se realiza una radiografía para determinar la permeabilidad de los ovarios y la forma del útero.
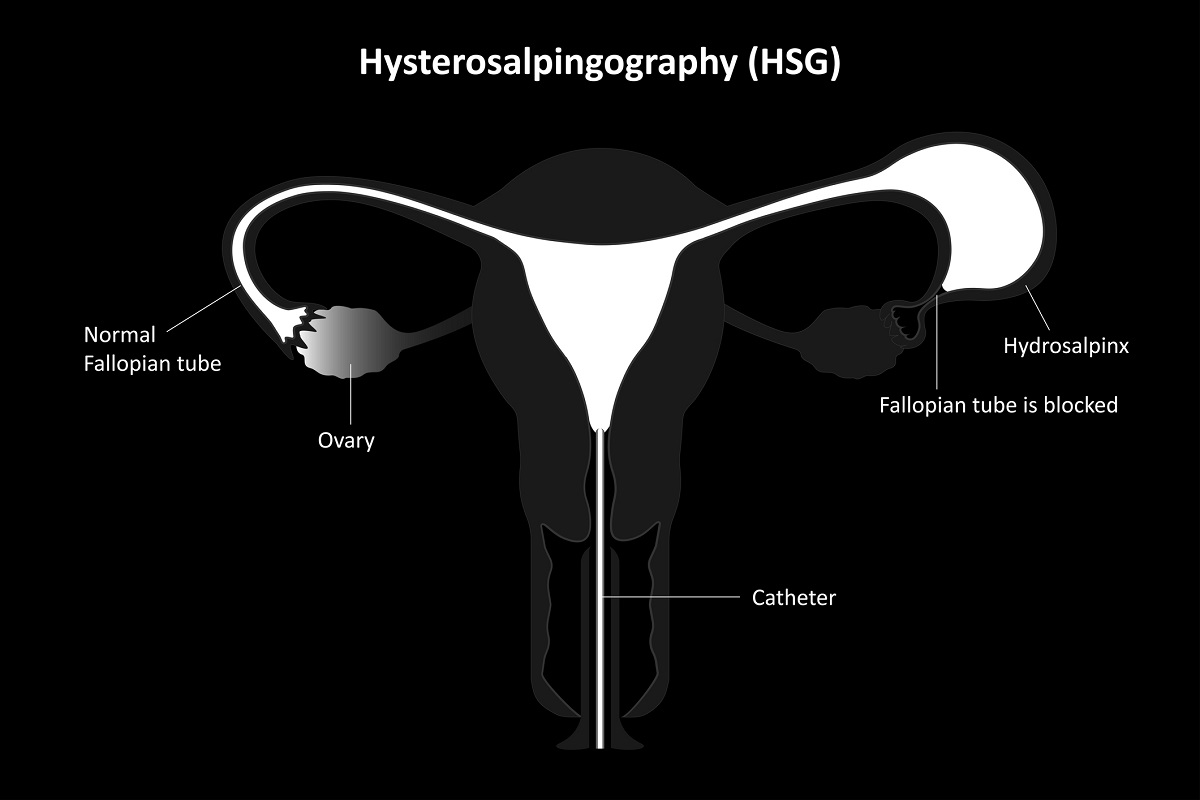
La laparoscopia está indicada si una mujer ha padecido enfermedad inflamatoria pélvica, dolor pélvico, antecedentes de embarazo ectópico o cirugía pélvica.
Se introduce un laparoscopio con una cámara a través de una pequeña incisión cerca del ombligo y se observa la parte externa del útero, los ovarios y las trompas de Falopio. Se evalúa la presencia de alteraciones, adherencias o la presencia de endometriosis. Puede observarse el agrandamiento o estrechamiento de las trompas de Falopio. En caso de quistes u obstrucción del ovario por endometriosis, se extirpan quirúrgicamente las adherencias y se desbloquea el cierre, y se extirpan los quistes.
La histeroscopia se realiza a través del cuello uterino. Se introduce un histeroscopio por la vagina y se utiliza para extirpar pólipos y tumores en el revestimiento del útero y abrir trompas de Falopio obstruidas.
Casi todos los exámenes del útero y los ovarios incluyen ecografía transvaginal.
La sonohisterografía salina (SIS) es un examen especial que utiliza ultrasonidos para evaluar el estado del interior del útero. Este examen se realiza cuando se sospechan anomalías uterinas y justo antes de la FIV.
Examen inmunológico: este examen evalúa la presencia de anticuerpos antiespermatozoides ASA en la sangre y el moco cervical, anticuerpos antiováricos y anticuerpos antifosfolípidos, que impiden la fecundación.
Las pruebas genéticas están indicadas para detectar fallos ováricos prematuros o también ocultos, esterilidad idiopática, en FIV repetidas y fallidas y en abortos habituales.
Curso
En algunos casos se trata de un problema congénito, en otros el problema se desencadena por otra enfermedad o tras una intervención quirúrgica difícil.
Por lo general, la esterilidad sólo se manifiesta tras un fracaso de la fecundación. En muchos casos, la mujer ni siquiera sabía que tenía problemas de fertilidad hasta entonces porque no presentaba síntomas.
Cómo se trata: Infertilidad femenina
¿Cuáles son las opciones de tratamiento de la infertilidad femenina?
Mostrar más¿Cuáles son los métodos modernos de tratamiento de la infertilidad femenina?
Galería

Infertilidad femenina es tratado por
Otros nombres
Recursos interesantes










