- viapractica.sk - Tromboembolismo
- wikiskripta. eu - Enfermedad tromboembólica
- wikiskripta.eu - Enfermedad tromboembólica
- lf.upjs. sk - Enfermedad tromboembólica Vladimír Kollárik
- vaskularnamedicina. sk - Enfermedad tromboembólica venosa en la práctica clínica
- medicinapropraxi.cz
- solen.cz - Trombosis y anticoncepción hormonal en las adolescentes
Enfermedad tromboembólica, ¿por qué se produce y qué relación tiene con la embolia pulmonar?
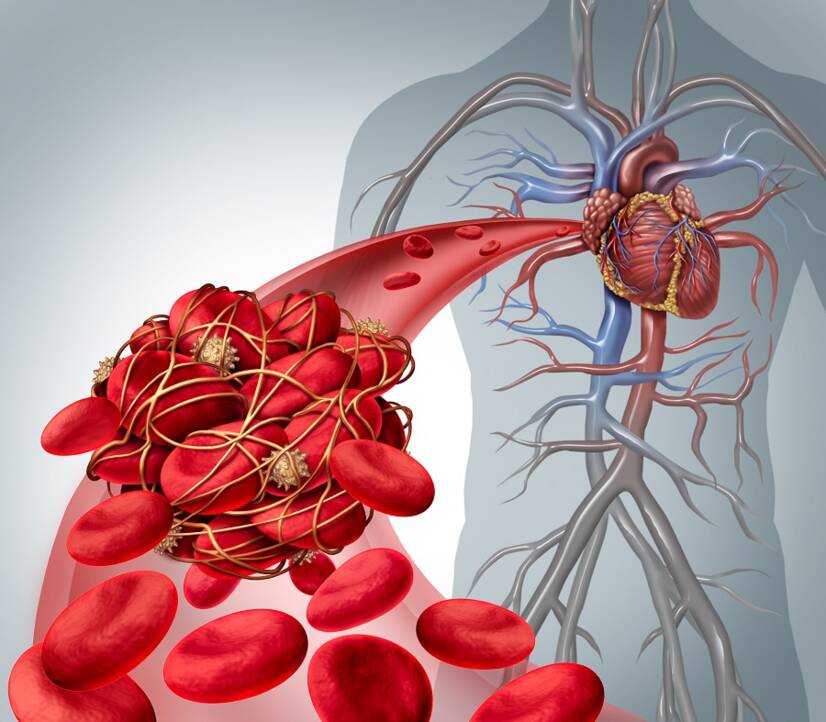
El tromboembolismo supone un riesgo de desarrollar complicaciones graves que amenazan la vida de una persona.
Síntomas más comunes
- Malestar
- Sensación de piernas pesadas
- Dolor torácico
- Dolor de pies
- Espiritualidad
- La cabeza da vueltas
- Cuero azul
- Sudando
- Tensión arterial baja
- Hinchazón de las extremidades
- Trastornos de la conciencia
- Presión en el pecho
- Fatiga
- Tos con sangre
- Hipertensión arterial
- Frecuencia cardíaca acelerada
- Agrandamiento del corazón
Características
Las enfermedades cardiovasculares se basan en factores de riesgo que pueden ser incontrolables y controlables.
¿Qué significa esto?
El primer grupo está formado por factores incontrolables, ejemplos de los cuales son el aumento de la edad y la predisposición genética, que no podemos cambiar con nuestras acciones.
La segunda parte es un grupo de factores en los que influyen directamente nuestras acciones. Algunos ejemplos son la falta de ejercicio, el sobrepeso y la obesidad, el tabaquismo, la ingesta alimentaria, la carga psicológica y el estilo de vida en general.
El tromboembolismo es una de las causas más comunes de mortalidad en los países industrializados.
Es poco frecuente en poblaciones sanas. Afecta aproximadamente al 0,01% de las personas menores de 40 años y del 0,1% al 0,2% de la población de entre 40 y 60 años.
El riesgo de enfermedad tromboembólica en una población sana aumenta de forma significativa por diversas situaciones que se producen a lo largo de la vida. Los trastornos hemorrágicos congénitos y adquiridos ya asociados contribuyen de forma significativa.
En consecuencia, la influencia multifactorial aumenta significativamente la tasa de aparición. A... Cuantos más factores intervienen, mayor es la tasa de desarrollo de complicaciones.
Una profilaxis suficiente tiene el efecto contrario.
Profilaxis = conjunto de actividades destinadas a proteger contra el desarrollo de una enfermedad = protección contra la enfermedad.
Una profilaxis eficaz y oportuna reduce significativamente el riesgo de desarrollar complicaciones.
Se ha demostrado que reduce la incidencia de muerte por tromboembolismo en un 50-75%.
El tromboembolismo combina dos estados de enfermedad, a saber
- trombosis venosa profunda
- embolia pulmonar
Así pues, la enfermedad está causada por la presencia de un trombo (coágulo de sangre en las venas) y su embolización en la circulación pulmonar.
¿Qué es la trombosis venosa profunda?
Se caracteriza por la presencia de una formación mórbida de coágulos sanguíneos (trombos) en el sistema venoso.
La formación de trombos es más frecuente en las venas de las extremidades inferiores. Con menor frecuencia, se forman trombos en la zona pélvica, en las venas de los riñones o de las extremidades superiores, y también directamente en las grandes venas huecas.
Dependiendo del lugar de la trombosis, se aplica la siguiente regla:
Cuanto más alto se forme el coágulo, mayor será el riesgo de embolia pulmonar.
La trombosis es una enfermedad de la coagulación de la sangre en los vasos sanguíneos o en el corazón, en la que se altera el equilibrio entre la coagulación de la sangre y la fibrinólisis.
La coagulación de la sangre (hemocoagulación) sirve para evitar hemorragias durante una lesión, mientras que la fibrinólisis es el proceso de disolución de los coágulos sanguíneos.
En los vasos sanguíneos intactos, normalmente no se forman coágulos, lo que se debe a que regula el proceso de fibrinólisis.
Si se altera el equilibrio, pueden surgir dos afecciones:
- coagulación sanguínea excesiva = trombosis
- afecciones hemorrágicas = hemorragia excesiva
La formación de una embolia se ve favorecida por la acumulación de sangre en las venas de los miembros inferiores y la alteración del flujo sanguíneo en ellas. Cuanto más arriba se produce la trombosis, mayor es el riesgo de desprendimiento del coágulo sanguíneo.
El sistema venoso profundo, en definitiva, está formado por grandes venas que discurren alrededor de las arterias. La sangre entra en ellas a través de la confluencia de venas más pequeñas y procedente de las partes superficiales del cuerpo humano.
En general, los cambios en la hemodinámica (flujo sanguíneo), el deterioro de la coagulación de la sangre y la alteración de la pared vascular intervienen en el desarrollo de la trombosis venosa profunda.
Además del estado actual del sistema fibrinolítico.
Embolia y embolización son...
En un sentido más amplio, una afección en la que se introduce un objeto extraño en la vasculatura.
La embolización se produce por razones como:
- coágulo de sangre (trombo) = tromboembolia
- grasa = embolia grasa
- embolia gaseosa
- líquido amniótico
- células tumorales
- cuerpo extraño
En la tromboembolia, se trata de un coágulo de sangre que crece en la pared de una vena y, tras desprenderse, es expulsado al torrente sanguíneo. Después, dependiendo de su tamaño, obstruye un vaso sanguíneo en otra parte del cuerpo y se produce la embolia.
Un ejemplo es una embolia en los pulmones.
Tromboembolismo por lugar de origen en la tabla
| Lugar de origen del coágulo sanguíneo | Lugar de obstrucción de los vasos sanguíneos |
| Venas de los miembros inferiores | Arterias pulmonares El coágulo no atraviesa el plexo vascular más pequeño de los pulmones hasta llegar al cerebro El ictus puede producirse con defectos cardíacos congénitos y defecto septal |
| Corazón derecho | Arterias pulmonares |
| Venas cervicales | Arterias pulmonares A menudo embolia aérea durante una intervención quirúrgica o como consecuencia de un traumatismo |
| Corazón izquierdo | Cerebro, riñones, bazo, arterias abdominales, arterias de las extremidades inferiores, formación de trombos en arritmias y defectos valvulares |
| Aorta | Cerebro, riñones, bazo, arterias abdominales, arterias de las extremidades inferiores |
| Venas pulmonares | Cerebro, riñones, bazo, arterias abdominales, arterias de las extremidades inferiores |
La embolia pulmonar se produce cuando se obstruyen los vasos pulmonares. La extensión de la obstrucción y el tamaño del émbolo determinan la evolución y el estado general.
Se trata de una afección aguda con un alto riesgo de muerte, que se eleva al 30% si no se trata.
La embolización masiva en el tronco pulmonar principal provoca parada cardiaca refleja y muerte.
¿Quiere saber más sobre: La enfermedad tromboembólica, sus causas, síntomas o tratamiento?
Una mirada más cercana al tromboembolismo.
El tromboembolismo es un proceso patológico que se origina a partir de dos subunidades: la trombosis venosa profunda y la embolia pulmonar.
1. Trombosis
Surge en diferentes localizaciones. Lo más frecuente son las venas de las extremidades inferiores. Menos frecuente son las extremidades superiores, la pelvis o las grandes venas.
La embolización de los miembros inferiores representa hasta el 85% de la proporción.
La trombosis en la zona tibial puede ser asintomática o leve. Estos coágulos suelen disolverse y no son el origen de la embolización.
Un trombo se forma y posteriormente se disuelve. No causa molestias o sólo tiene manifestaciones leves y no es la causa de embolización.
Un trombo en la vena poplítea y por encima cambia la situación y aumenta el riesgo.
Un trombo también es un riesgo. Dicho trombo está adherido a la pared de un vaso sanguíneo en las partes inferiores de la extremidad, pero el extremo del trombo flota libremente en el torrente sanguíneo a un nivel superior. Existe el riesgo de que se desprenda y forme un émbolo.
Formas de trombosis venosa
- ascendente - trombo en las venas de la pantorrilla, que se extiende hacia arriba hasta el muslo y la pelvis, en cuestión de horas, días, pero también semanas
- transfascial - se origina en las venas superficiales de los miembros inferiores, con riesgo de propagarse a una trombosis venosa profunda
- descendente: el trombo se origina en la zona pélvica y provoca una gran hinchazón de la extremidad inferior, dolor y decoloración de la extremidad.
2. Embolia pulmonar
La tromboembolia pulmonar es una afección en la que un trombo desprendido ocluye una arteria pulmonar.
Vasos sanguíneos que van: Del corazón = arterias. Al corazón = venas.
La embolia pulmonar se produce cuando se ocluye mecánicamente la circulación pulmonar. Esta oclusión puede producirse en cualquier grado y localización.
El grado de cierre de los vasos puede ser parcial o completo.
Puede adoptar la forma de
- periférica, subsegmentaria - forma leve
- central segmentaria, lobular - forma moderada
- central con obstrucción masiva - forma grave, insuficiencia cardiaca hasta la muerte
Trombosis venosa profunda + embolia pulmonar
Tromboembolia = embolia pulmonar resultante de una trombosis venosa profunda.
La mayoría de las veces, estos dos estados de enfermedad se desarrollan como resultado de un estado de enfermedad y un proceso patológico diferentes.
Se dice que es la tercera enfermedad más frecuente después del síndrome coronario y el ictus.
En el caso de la enfermedad tromboembólica, el retraso en el diagnóstico y la infravaloración de los riesgos asociados a la enfermedad revisten especial importancia.
El curso de la enfermedad puede variar de clínicamente silente (asintomática) a leve a masiva y terminar en la muerte.
¿Cuáles son las causas de la enfermedad tromboembólica?
Causas
La tríada de Virchow incluye
- cambios en la hemodinámica (flujo sanguíneo en los vasos sanguíneos)
- turbulencia en el flujo sanguíneo
- estasis de la sangre
- causada, por ejemplo, por
- aneurisma
- insuficiencia cardíaca
- un defecto valvular
- movilidad limitada de una extremidad
- viajes largos
- opresión mecánica de un vaso sanguíneo
- trastorno de la coagulación (mayor propensión a la coagulación de la sangre)
- alteraciones del equilibrio del sistema de coagulación de la sangre
- factores hereditarios
- enfermedad adquirida, por enfermedad inflamatoria, tumor, embarazo, tabaquismo
- alteración de la pared vascular
- las plaquetas y otros componentes de la coagulación de la sangre se adhieren a la pared interna rota del vaso sanguíneo
- la causa puede ser
- traumatismo
- cirugía
- proceso patológico de los vasos sanguíneos, pero también en las proximidades de los vasos sanguíneos
En la enfermedad tromboembólica interviene una influencia multifactorial. En una persona sana, el riesgo de desarrollarla es bajo.
La situación cambia a medida que aumenta el número de factores.
Más factores = mayor riesgo de enfermedad tromboembólica.
En general, los factores de riesgo son
- edad - edad avanzada
- inmovilización de más de 3 días - también hospitalización fuera de quirófano
- viajes largos en medios de transporte, coche, avión, de más de 4 horas
- embarazo, seis meses después del parto
- uso de tratamiento hormonal y anticonceptivos hormonales
- cirugía mayor
- cirugía larga de más de 3 a 4 horas
- tipo de anestesia
- antecedentes de trombosis venosa
- antecedentes de ictus
- antecedentes de infarto agudo de miocardio
- insuficiencia cardíaca
- varices - varices de los miembros inferiores
- traumatismo
- politraumatismo - lesión traumática de múltiples sistemas orgánicos y órganos por un mecanismo grave (por ejemplo, accidente de coche, caída desde gran altura)
- traumatismo craneoencefálico, lesiones medulares y de la médula espinal
- traumatismos y fracturas de los miembros inferiores
- canulación de vasos sanguíneos, especialmente catéter venoso central
- valvulopatías cardíacas, sustitución de válvulas cardíacas, stents
- defectos cardíacos congénitos
- deshidratación
- estado séptico
- obesidad
- drogas
- tabaquismo
- enfermedades oncológicas, cáncer
- enfermedades de la sangre y trastornos hereditarios de la coagulación
- trombocitosis
- factor V de Leiden
- síndrome antifosfolípido
- deficiencia de antitrombina III
- otras enfermedades
- riñón
- colitis ulcerosa
- vasculitis y otras infecciones sistémicas
- lupus eritematoso sistémico
Curiosamente:
En relación con la cirugía, el aumento del riesgo se reporta principalmente en la cirugía de cadera, tanto en procedimientos ortopédicos como el reemplazo de cadera como en la fractura.
Sustitución articular, articulación artificial = sustitución total de cadera.
En este contexto, también se informa de que el riesgo de la cirugía de reemplazo total de cadera aumenta del 0,7 al 30%.
En el caso de la artroplastia total de rodilla, el riesgo es del 1,8 al 7%.
Cualquier procedimiento quirúrgico aumenta el riesgo de enfermedad tromboembólica.
Sin embargo, la laparoscopia reduce la tasa de intervención. Además, la movilización de la persona es más rápida, lo que reduce el riesgo del 0,06% al 0,9%.
+
Factores de riesgo agravantes:
- Edad, más de 40 años.
- Obesidad
- El tabaquismo puede aumentar el riesgo hasta 1,5 veces, reduciéndose al nivel de un no fumador al cabo de 6 meses
- Tratamiento hormonal - riesgo 2 veces mayor
- Anticonceptivos hormonales - riesgo 3 veces mayor.
- Embarazo y periodo de seis semanas - riesgo hasta 5 veces mayor junto con otros factores
- El cáncer es un factor importante en el desarrollo de la enfermedad tromboembólica, a lo que contribuyen el efecto secundario de la quimioterapia y la inmovilización del paciente.
La tabla enumera los factores de riesgo de la enfermedad tromboembólica
| Grupo de factores | Factores |
| Factores de riesgo congénitos |
|
| Adquirida no afectada |
|
| Adquirida influyente |
|
| Influencia del entorno |
|
Tromboembolismo en niños y adolescentes
El desarrollo de coágulos sanguíneos también se produce durante la infancia y la adolescencia. Los factores de riesgo adquiridos son un componente importante.
De todos ellos, los principales factores de riesgo son:
- la inserción de un catéter venoso central (canulación de una vena grande), concretamente en la vena cava superior e inferior y los afluentes cercanos (venas yugular, subclavia o femoral)
- o un catéter umbilical y otro catéter vascular
- traumatismos y politraumatismos
- tras cirugía mayor
- defectos cardíacos
- prótesis valvulares artificiales
- enfermedades autoinmunes
- enfermedad de Kawasaki
- tras un trasplante de órganos
- anticoncepción hormonal en adolescentes
- tabaquismo
- condiciones congénitas de coagulación sanguínea excesiva
La localización más frecuente de la trombosis es en:
- el lugar de inserción de la cánula en la vena
- las venas renales
- la vena porta
- la aurícula derecha
- las venas de las extremidades inferiores en la población adolescente
Síntomas
En la mayoría de los casos, los trombos de las venas de la pantorrilla se disuelven por completo, incluso sin tratamiento. Sin embargo, aproximadamente el 20% se expanden en dirección ascendente.
Los trombos de la pantorrilla son de bajo riesgo. El riesgo aumenta con la altura de la localización del trombo.
El riesgo aumenta sobre todo en el caso de trombos en la vena poplítea y hacia arriba. Sin embargo, algunos estudios afirman que la trombosis en las pantorrillas también es una posibilidad para el desarrollo de una embolia pulmonar masiva.
La trombosis también es grave en términos de daño a las válvulas de las venas de los miembros inferiores.
Interesante: Las válvulas del sistema venoso de los miembros inferiores ayudan a que la sangre fluya correctamente y avance hacia arriba en contra de la gravedad. Además de las válvulas, los músculos de los miembros inferiores y las pulsaciones de las arterias junto a las que discurren las venas profundas también ayudan a que la sangre fluya.
En caso de trombosis, es posible que aparezcan una serie de síntomas, como por ejemplo
- hinchazón de una extremidad inferior
- hinchazón unilateral asimétrica característica
- o empeoramiento de la hinchazón de ambas extremidades con hinchazón más pronunciada de una sola extremidad
- dolor en las extremidades inferiores
- el movimiento lo agrava
- sensación de tensión en la extremidad
- sensación de pesadez en las piernas
- dolor al tacto
- limitación de la movilidad de los miembros inferiores
- aumento del llenado de las venas superficiales
- la extremidad puede estar más caliente al tacto
La embolización pulmonar puede manifestarse
- aparición súbita de disnea (falta de aire)
- respiración rápida (taquipnea)
- aumento de la frecuencia cardiaca (taquicardia)
- cianosis (coloración azulada de la piel)
- dolor torácico
- tos
- tos con sangre
- aumento de la temperatura corporal
- también se produce embolia masiva
- sensación de ansiedad
- miedo a la muerte
- colapso
- petequias (pequeños chorros de sangre, como la cabeza de una aguja)
- fallo del corazón derecho
- estado de shock - shock cardiogénico
- incluso la muerte
La embolia pulmonar se produce cuando se ocluye entre el 30 y el 50% de la circulación pulmonar.
Las complicaciones crónicas incluyen el síndrome postrombótico y la hipertensión pulmonar tromboembólica crónica o cor pulmonale.
El síndrome postrombótico es una afección de las venas. Las venas se estrechan en el lugar de la trombosis y tienen las válvulas dañadas, lo que provoca el estancamiento de la sangre (acumulación de sangre) en la extremidad inferior, ya que la función de impulsar la sangre hacia arriba, hacia el corazón, se ve afectada.
Estos cambios, a su vez, contribuyen de nuevo a la formación de trombosis.
Además de la hinchazón, también se manifiesta por dolor en la extremidad, cambios en la piel (color y calidad de la piel) e incluso la formación de úlceras, que también se conocen como úlceras tibiales.
Diagnósticos
La trombosis y los estados hipercoagulables son factores de alto riesgo de aborto espontáneo.
Además, los antecedentes familiares se toman para establecer la aparición de enfermedades como la trombosis, sino también el infarto de miocardio, accidente cerebrovascular.
A continuación...
Una parte importante es la exploración física y el cuadro clínico de la enfermedad.
En este caso, se examinan ambas extremidades inferiores. Se comparan su perímetro, hinchazón, color, temperatura de la piel, presencia de pulsaciones y llenado de las venas superficiales. Se añaden exámenes especiales como los signos de Homans y plantares.
Se examinan la tensión arterial, el pulso, la regularidad de los latidos del corazón, la oxigenación de la sangre y la frecuencia respiratoria. Se vigila el riego sanguíneo de la periferia, así como de los labios y las mucosas, para detectar una posible cianosis, y se controlan la respiración real y los ecos del corazón mediante la auscultación con ayuda de un fonendoscopio.
También es importante la toma de muestras de sangre para las pruebas de laboratorio, en las que se controlan los parámetros sanguíneos del hemograma, los valores de diversos factores de coagulación y las pruebas generales de coagulación, el dímero D, la bioquímica, las pruebas hepáticas y las pruebas genéticas.
+
Entre los métodos de investigación importantes se incluyen
- ECG
- ECO
- Ecografía dúplex - examen de los vasos sanguíneos, muestra el estado de los vasos sanguíneos y el flujo sanguíneo en toda la extremidad
- Venografía - método invasivo y administración de un agente de contraste
- TC más angiografía
- Resonancia magnética más angio
En el diagnóstico diferencial es necesario pensar en otras enfermedades. Algunos ejemplos son la descompensación cardiaca, el infarto de miocardio, la insuficiencia respiratoria (fallo respiratorio), las infecciones de las vías respiratorias, la enfermedad pulmonar, la enfermedad hepática (cirrosis, cáncer, mal funcionamiento) y la enfermedad renal, pero también otras afecciones tras un traumatismo, cuando está oprimido por un tumor, absceso o linfoma, o la tromboflebitis.
También existen varios sistemas de puntuación para evaluar la probabilidad de embolia pulmonar, como las puntuaciones de Ginebra o de Wells.
La tabla muestra la puntuación de Wells para la presunción de embolia pulmonar
| Factores predisponentes |
|
|
| Síntomas |
|
|
| Síntomas clínicos |
|
|
| Condición clínica |
|
|
| Evaluación | Probabilidad clínica de embolia pulmonar | Suma de puntos |
| Baja | 0-1 | |
| Media | 2-6 | |
| Alta | más de 7 | |
| Clasificación en 2 niveles | ||
| Embolia pulmonar poco probable | 0-4 | |
| Embolia pulmonar probable | más de 4 |
Curso
La presencia de pequeños coágulos sanguíneos en las venas de la pantorrilla puede no manifestarse. Se trata de una evolución clínicamente muda (asintomática) de la enfermedad.
Estos pequeños coágulos suelen disolverse por sí solos, sin el tratamiento necesario, y no son la causa de la embolización.
Otra posibilidad es que sólo se asocien molestias leves, que pueden consistir en una sensación de pesadez en las piernas, dolor en la zona de la pantorrilla o hinchazón leve.
De este modo, es posible que la enfermedad progrese durante varios días o semanas.
Además de la hinchazón, la trombosis también puede progresar posteriormente (avanzar).
La razón del empeoramiento de la hinchazón es la estasis de la sangre (acumulación de sangre) en la extremidad inferior, causada por un funcionamiento deficiente de las válvulas venosas y un flujo sanguíneo insuficiente en contra de la gravedad.
En este punto, también aumenta el riesgo de una complicación (embolización).
Tras desprenderse, el trombo se denomina émbolo.
Ahora, en cuestión de segundos, se produce la embolización. Si el émbolo penetra en el corazón derecho, es expulsado a la circulación pulmonar.
Dependiendo de su tamaño y de la localización de la obstrucción creada, se asocian entonces problemas de salud.
Por ejemplo, dificultad respiratoria repentina (sensación de falta de aire), tos, incluso tos con sangre, dolor torácico, miedo a morir y, en caso de embolia pulmonar masiva y cierre del tronco pulmonar, la muerte.
La prevención y la profilaxis son importantes...
La prevención y la profilaxis específica antes de la aparición de complicaciones de salud son de gran importancia.
Las predisposiciones preexistentes deben detectarse y tratarse precozmente. Se utilizan anticoagulantes y se recomienda el uso de medias elásticas.
En caso de hospitalización, es importante una movilización precoz para no inmovilizar al paciente durante mucho tiempo.
La prevención también debe observarse en caso de trabajo con sedestación prolongada o evitando las posturas monótonas prolongadas de pie y sentado, por lo que es necesaria una actividad física suficiente.
Es útil colocar los miembros inferiores en posición elevada, lo que mejora el retorno de la sangre a la mitad superior del cuerpo y reduce la presión en las venas de los miembros inferiores.
Es importante hacer ejercicio adecuado y limitar el sedentarismo.
Una actividad deportiva regular es una buena prevención. Sólo un problema médico puede ser un factor limitante, pero basta con caminar lo suficiente todos los días.
Por otro lado, es necesario mantener un peso corporal adecuado mediante una alimentación racional y beber lo suficiente.
Precaución: evite por completo el tabaco.
¿Viajará en coche o en avión y durante largos periodos de tiempo?
Consulte a su médico. Él le ayudará a determinar la forma adecuada de prevención.
Mientras viaja y en su trabajo de oficina le ayudará
- descansos suficientes y regulares
- cambio de posición y de marcha
- ejercicio de los músculos de las extremidades inferiores
- subir y bajar los dedos de los pies
- estiramiento de los músculos de las pantorrillas, los muslos y las nalgas
- no beber alcohol ni fumar
- beber mucho líquido
- no tomar somníferos y no dormir, para poder cambiar de postura y ejercitar los músculos
- medias elásticas de compresión
Cómo se trata: Enfermedad tromboembólica
Tratamiento de la enfermedad tromboembólica: fármacos y métodos invasivos
Mostrar másEnfermedad tromboembólica es tratado por
Enfermedad tromboembólica es examinado por
Otros nombres
Recursos interesantes
Relacionado










