- webmd.com - Absceso
- my.clevelandclinic.org - Absceso
- sciencedirect.com - Absceso cutáneo
- researchgate.net - Absceso cutáneo bacteriano
- healthline. com - ¿Qué causa un absceso cutáneo?
- prolekare.cz - Microbiota, inmunidad y enfermedades de origen inmunológico
Absceso cutáneo: ¿qué es, cuáles son sus causas y síntomas?
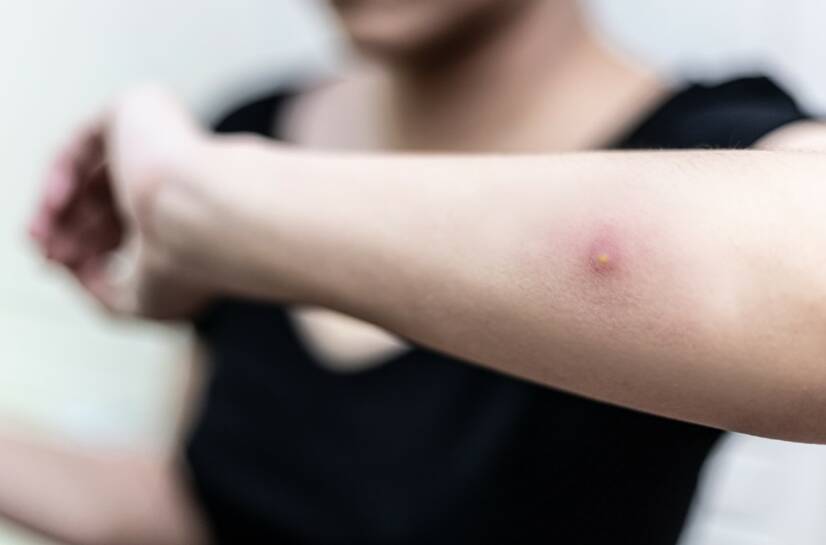
A la mayoría de los pacientes se les diagnostica un absceso asociado a enfermedades internas, pero un absceso también puede afectar a nuestra piel.
Síntomas más comunes
- Dolor de piel
- Fiebre
- Aumento de la temperatura corporal
- Erupción
- La isla
- Brotes
- Picor en la piel
- Piel enrojecida
- Winterreise
Características
Un absceso cutáneo es una infección superficial no complicada de la piel.
La siguiente tabla ofrece ejemplos de infecciones cutáneas complicadas y no complicadas
| Infecciones cutáneas superficiales complicadas | Infecciones cutáneas superficiales no complicadas |
| Síndrome estafilocócico de la piel escamosa (SSSS) | Furunkul |
| Defectos de presión infectados | Forúnculo |
| Úlcera en insuficiencia venosa crónica | Ectima |
| Infección del pie diabético | Foliculitis |
| Linfangitis | Absceso |
| Erisipela | Impétigo |
| Hidradentis supurativa |
Véase también:
Forúnculo: ¿Cuáles son las causas de la inflamación de la piel? + ¿Qué es un forúnculo?
Causas
El desarrollo de una enfermedad infecciosa de la piel tras la exposición a un microorganismo depende de:
- el número de microorganismos
- la dosis infecciosa
- la estructura
- los procesos metabólicos
- la calidad de los mecanismos de defensa inmunitarios innatos y adquiridos, específicos e inespecíficos
Entre los factores que intervienen en el éxito de la colonización y multiplicación de los microorganismos en el organismo se incluyen:
- el contacto con la piel y las mucosas
- adhesión a la célula diana
- lucha por los factores nutricionales y utilización de los mismos
- escape de mecanismos de defensa específicos
- intrusión en las células y tejidos del huésped
En la actualidad, se observa un aumento de las enfermedades cutáneas asociadas a la disbiosis. En una persona sana, puede estar causada por tratamientos tópicos poco favorables, cosméticos o el trabajo con productos de limpieza.
En la mayoría de los casos, las manifestaciones de las enfermedades cutáneas están vinculadas a una parte específica del cuerpo, que se caracteriza por una composición bacteriana determinada.
Cada persona tiene una microflora única.
Factores como:
- diferencias geográficas (variaciones de la radiación UV)
- ocupación
- elección de la ropa
- cosméticos
- humedad elevada
- temperaturas del aire bajas o altas
- radiación UV
La piel es la interfaz entre el medio ambiente. Sirve de barrera física que protege nuestro cuerpo del ataque de organismos extraños o sustancias tóxicas.
La piel está colonizada por una comunidad microbiana diversa (bacterias, hongos, virus y ácaros).
Estas comunidades microbianas viven en diversos lugares del cuerpo humano (cara, manos, axilas). La mayoría de las bacterias se encuentran en el pelo de la cabeza, en los pliegues y en las zonas de mayor transpiración.
En las denominadas zonas secas (detrás de la oreja) hay menos bacterias.
¿Qué es la microflora cutánea?
La microflora cutánea (microbiota) es el principal componente de la protección de la piel. Interactúa con el sistema inmunitario natural. Juntos, actúan como barrera contra el ataque de patógenos y contra el crecimiento excesivo de patógenos en la superficie de la piel.
Otras tareas de la microflora cutánea son la descomposición del sudor y el sebo, el mantenimiento de la homeostasis natural de la piel y la producción de sustancias bactericidas. De este modo, protege nuestra piel del desarrollo de enfermedades cutáneas.
La microflora cutánea se compone de géneros bacterianos de las cepas Actinobacteria, Firmicutes y Proteobacteria, que están ligados a localizaciones específicas en el cuerpo humano.
La colonización fisiológica de la piel está compuesta principalmente por Staphylococcus epidermidis, Propionibacterius y Corynebacterium.
En las zonas cubiertas de sebo, se encuentran principalmente géneros lipofílicos de Propionibacterium.
En las zonas húmedas de la piel habitan principalmente los géneros Staphyloccocus y Corynebacterium.
Además de las bacterias, en nuestro cuerpo también se encuentran hongos del género Malassezia, principalmente en el tronco y los brazos. En los pies también se encuentran otros géneros de hongos, por lo que es en los pies donde se producen con más frecuencia diversas infecciones.
La comunidad microbiana puede dividirse en 2 grupos:
- Microbios residentes - grupo estable de bacterias. Su presencia en el cuerpo es constante. Son beneficiosos para el ser humano (huésped).
- Microbios transitorios - contaminan la piel de forma transitoria. Su cantidad y proporción dependen de la carga microbiana del entorno.
¿Sabías que...
Staphylococcus epidermidis constituye más del 90% de la flora cutánea. Staphylococcus aureus y bacterias de otras cepas constituyen el 10% restante.
Las infecciones cutáneas están causadas principalmente por bacterias Gram-positivas. Staphylococcus aureus es el patógeno más común y es el agente causante de diversas enfermedades de la piel (celulitis, abscesos e infecciones de heridas).
Los estreptococos del grupo A (Str. pyogenes) son los agentes causantes de la fascitis necrotizante. Los estreptococos del grupo B (Str. agalactiae) afectan sobre todo a los diabéticos.
La Pseudomonas aeruginosa provoca defectos en los pies. Se da sobre todo en la enfermedad arterial periférica, las heridas por arma blanca y en pacientes que se han sometido a hidroterapia.
¿Cuándo se corre mayor riesgo de desarrollar un absceso cutáneo?
Los factores de riesgo para desarrollar un absceso cutáneo incluyen:
- Sistema inmunitario debilitado.
- Diabetes
- trastornos metabólicos
- enfermedades crónicas de la piel (acné, eczema)
- tabaquismo
- obesidad
- contacto estrecho con una persona que tenga una infección estafilocócica
Los factores menores incluyen:
- virus
- parásitos
- hongos
- tuberculosis
Véase también:
Moho parasitario, candidiasis: ¿puede el moho de la piel dañar los órganos?
Síntomas
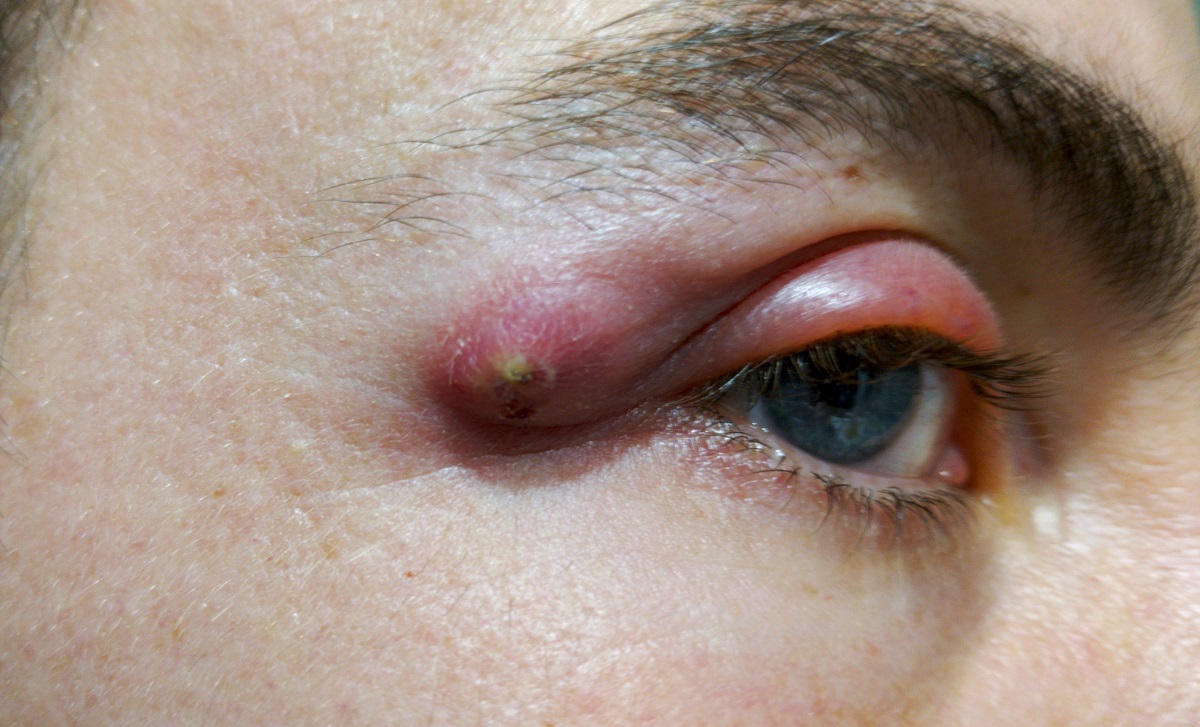
En algunos casos, también pueden aparecer síntomas generales:
- fiebre
- escalofríos
- debilidad
- malestar
- falta de apetito
La intensidad de los síntomas depende de la localización del absceso. Si se localiza bajo la piel, aparece como un bulto doloroso que supura pus.
Si se localiza en la parte profunda del cuerpo, provoca una disfunción de órganos o tejidos, en cuyo caso el paciente presenta una temperatura corporal elevada.
Un absceso cutáneo puede formarse en cualquier parte de la piel. Los lugares típicos son:
- espalda
- cara
- pecho
- nalgas
En algunos casos, un absceso puede causar complicaciones graves:
- fiebre
- inflamación de los ganglios linfáticos
- propagación de la infección a otras zonas
- envenenamiento de la sangre
- endocarditis
- desarrollo de múltiples abscesos
- necrosis del tejido en la zona del absceso
- infección ósea aguda
Diagnósticos
El diagnóstico de la enfermedad se basa en:
- historia clínica
- el cuadro clínico
- el estado general del paciente
- la evidencia de parámetros inflamatorios
Curso
El pronóstico de la enfermedad es incierto y depende de varios factores:
- el estado general del paciente
- otras enfermedades internas
- el tratamiento precoz
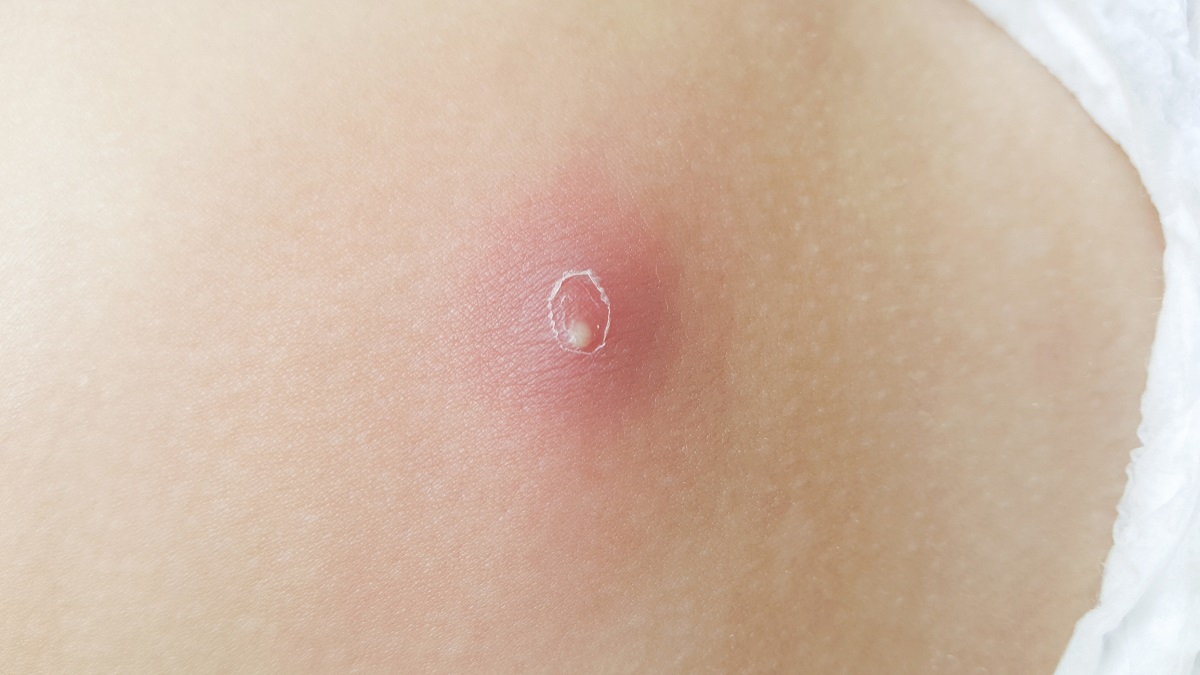
Cómo se trata: Absceso cutáneo
Tratamiento del absceso cutáneo: cirugía, fármacos, antibióticos + tópicos
Mostrar másAbsceso cutáneo es tratado por
Otros nombres
Recursos interesantes










